Сердечно-сосудистая система
Сердечно-сосудистая система
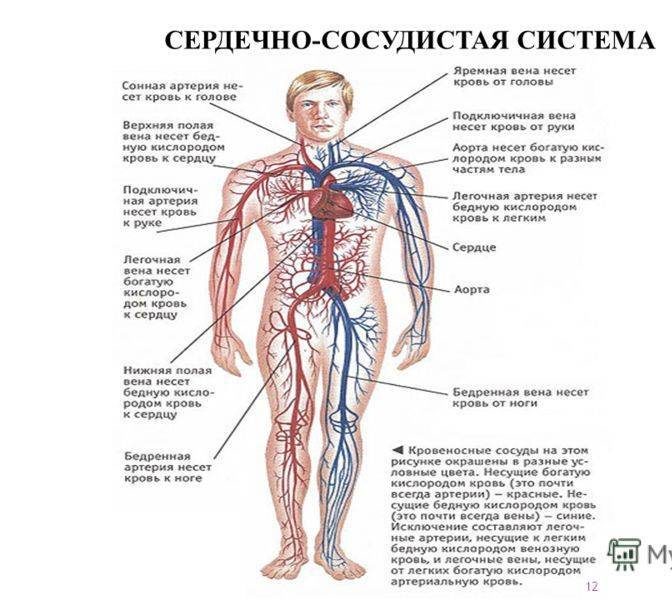
Сердечно-сосудистая система человека — это сложный, но высокоэффективный механизм, отвечающий за транспортировку крови, питательных веществ, кислорода, углекислого газа и гормонов ко всем клеткам и тканям тела. Основными компонентами системы являются сердце, кровеносные сосуды и кровь.
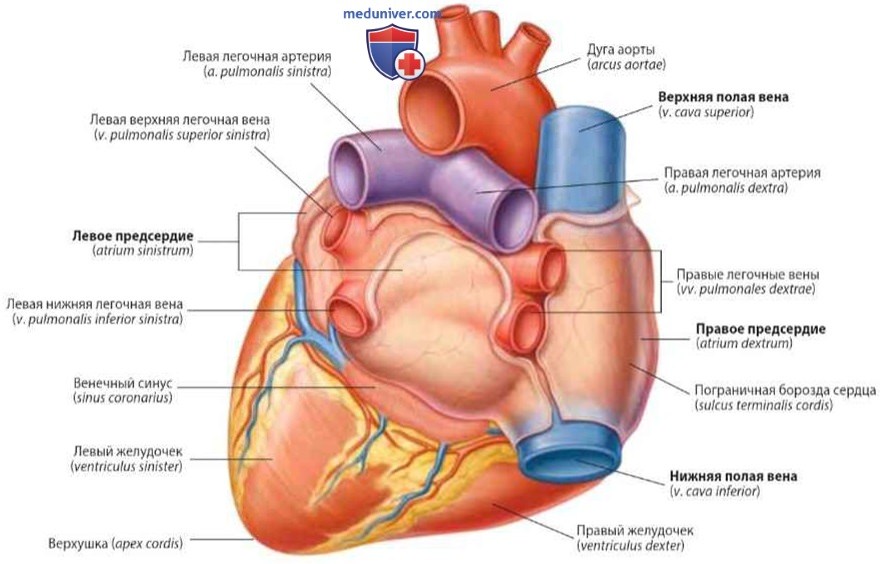
Сердце — это мышечный орган размером примерно с кулак, расположенный в грудной полости. Оно действует как насос, приводя в движение кровь через сосудистую систему. Сердце разделено на четыре камеры: два предсердия (верхние камеры) и два желудочка (нижние камеры). Правая сторона сердца принимает обедненную кислородом кровь и перекачивает её в легкие, где происходит насыщение кислородом. Левая сторона сердца получает насыщенную кислородом кровь из легких и перекачивает её в системный кровоток.
Большой и малый круги кровообращения
Кровообращение человека делится на два круга: большой и малый.
Малый (легочный) круг кровообращения
Малый круг начинается в правом желудочке, откуда деоксигенированная кровь направляется в легочную артерию и далее в легкие. В легких кровь насыщается кислородом и избавляется от углекислого газа. Оксигенированная кровь затем возвращается в левое предсердие через легочные вены.
Большой (системный) круг кровообращения
Большой круг начинается в левом желудочке, откуда насыщенная кислородом кровь перекачивается в аорту и далее по артериальной системе ко всем органам и тканям. После отдачи кислорода и питательных веществ и приема продуктов обмена кровь собирается в венозной системе и возвращается в правое предсердие сердца.
Мозговое кровообращение
Мозговое кровообращение — это часть большого круга кровообращения, которая отвечает за снабжение головного мозга кислородом и питательными веществами. Мозг получает кровь через четыре основные артерии: две внутренние сонные и две позвоночные, которые соединяются в основание мозга, формируя так называемый артериальный круг Виллизия. Нарушение мозгового кровообращения может привести к серьезным состояниям, таким как инсульт.
Сердечно-сосудистые заболевания (ССЗ) охватывают широкий спектр проблем, связанных с сердцем и сосудами. Вот перечень наиболее распространенных заболеваний сердечно-сосудистой системы:
Ишемическая болезнь сердца (ИБС) – нарушение кровотока к сердечной мышце из-за закупорки или сужения коронарных артерий; может привести к стенокардии и инфаркту миокарда.
Гипертоническая болезнь – хроническое повышение артериального давления выше нормальных значений, что увеличивает риск развития инфаркта, инсульта и других сердечно-сосудистых осложнений.
Инсульт – острое нарушение мозгового кровообращения, которое может быть ишемическим (блокировка сосуда) или геморрагическим (кровоизлияние в мозг).
Сердечная недостаточность – состояние, при котором сердце не способно эффективно качать кровь, удовлетворяя потребности организма.
Аритмии – нарушения сердечного ритма, включая фибрилляцию предсердий (ФП), тахикардию, брадикардию и другие виды нерегулярного сердцебиения.
Кардиомиопатии – группа заболеваний, поражающих сердечную мышцу, что может привести к сердечной недостаточности.
Вальвулопатии – заболевания клапанов сердца, которые могут быть врожденными или приобретенными, например, стеноз или недостаточность аортального или митрального клапана.
Периферическая артериальная болезнь – сужение или закупорка артерий, особенно в ногах, что может привести к болям при ходьбе и другим симптомам.
Тромбоз вен – образование кровяного сгустка внутри вены, часто в глубоких венах ног, что может привести к тромбофлебиту и тромбоэмболии легочной артерии.
Аневризмы – местное расширение стенки артерии, которое может привести к её разрыву.
Дислипидемия – нарушение уровня липидов в крови, включая повышенный холестерин и триглицериды, что увеличивает риск развития ИБС.
Флебит – воспаление вен, часто связанное с тромбозом.
Васкулиты – группа заболеваний, характеризующихся воспалением стенок сосудов, что может нарушить кровоснабжение различных органов и тканей.
Гипотония – патологически низкое артериальное давление, которое может привести к снижению перфузии органов.
Врожденные пороки сердца – дефекты в структуре сердца, присутствующие с рождения, которые могут влиять на кровоток в сердце и остальном организме.
Яндекс. Болезни ЖКТ. Видео. Яндекс. Болезни ЖКТ. Статьи.
Функциональная анатомия и физиология желудочно-кишечного тракта (ЖКТ)
Атриовентрикулярная (АВ) блокада — это нарушение работы проводящей системы сердца, при котором проведение электрических импульсов, стимулирующих сердечную мышцу, замедляется или полностью прекращается. Приводит к нарушению сердечного ритма. Может протекать без симптомов или сопровождаться брадикардией (урежением ударов сердца до 60 раз в минуту и менее), слабостью и головокружением. В 17 случаев из ста он приводит к внезапной смерти.
Ощущение сердцебиения: пациенты могут ощущать сердцебиение, которое может быть слабым и нерегулярным.
Боль в груди: пациенты могут испытывать боль в груди, которая может быть сильной и сжимающей.
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Медикаментозная терапия: В некоторых случаях, особенно при первой степени АВ-блокады, лечение может не требоваться. Однако, если у пациента есть симптомы, связанные с блокадой, врач может назначить лекарства для улучшения сердечного ритма. Например, бета-блокаторы могут быть использованы для замедления сердечного ритма, а атропин может быть использован для увеличения частоты сердечных сокращений.
Имплантация кардиостимулятора: Если у пациента есть вторая или третья степень АВ-блокады, или если блокада приводит к значительным симптомам, врач может рекомендовать имплантацию кардиостимулятора. Кардиостимулятор — это небольшое устройство, которое имплантируется под кожу и стимулирует сердце, чтобы оно билось с правильной частотой.
Наблюдение: В некоторых случаях, особенно при первой степени АВ-блокады, врач может рекомендовать наблюдение без лечения. Это может быть связано с тем, что блокада не вызывает симптомов или не требует лечения.
Важно отметить, что лечение АВ-блокады должно быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень блокады, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для замедления сердечного ритма. Они могут быть полезны при первой степени АВ-блокады, когда блокада не вызывает симптомов.
Атропин: Этот препарат может быть использован для увеличения частоты сердечных сокращений. Он может быть полезен при второй или третьей степени АВ-блокады, когда блокада вызывает симптомы.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как дигоксин или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Аневризма аорты — это расширение участка аорты, которое может вызывать различные симптомы. Симптомы аневризмы аорты могут включать:
Ощущение пульсации: пациенты могут ощущать пульсацию в животе или груди.
Кашель или затрудненное дыхание: у некоторых пациентов может наблюдаться кашель или затрудненное дыхание.
Боль в животе: пациенты могут испытывать боль в животе, которая может быть сильной и спазматической.
Потеря аппетита: пациенты могут испытывать потерю аппетита и потерю веса.
Хирургическое лечение: в большинстве случаев аневризма аорты лечится хирургическим путем. Хирургическое лечение может включать замену участка аорты или установку стента для укрепления стенки аорты.
Медикаментозное лечение: для уменьшения симптомов аневризмы аорты могут быть назначены препараты, такие как обезболивающие или противовоспалительные препараты.
Важно отметить, что лечение аневризмы аорты должно быть индивидуальным и основываться на типе аневризмы, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Аневризма сердца — это патологическое состояние, при котором выпячивается участок одной из стенок сердца. Чаще всего аневризма формируется в левом желудочке.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за аневризмы.
Боль в груди: Боль может быть вызвана давлением аневризмы на окружающие ткани или из-за сокращения сердечной мышцы вокруг аневризмы.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за аневризмы.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за аневризмы.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за аневризмы.
Отеки ног: Это может быть вызвано уменьшением объема крови, которое может произойти из-за аневризмы.
Кашель: Это может быть вызвано уменьшением объема крови, которое может произойти из-за аневризмы.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если аневризма большая или вызывает симптомы, врач может рекомендовать хирургическое лечение. Это может включать в себя операцию по удалению аневризмы или установку стента для поддержки стенки сердца.
Наблюдение: В некоторых случаях, особенно если аневризма маленькая и не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и размер аневризмы, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с аневризмой сердца, важно обратиться к врачу для получения профессиональной консультации и лечения.
Аритмия — это нарушение сердечного ритма, которое может вызывать различные симптомы. Симптомы аритмии могут включать:
Ощущение сердцебиения: пациенты могут ощущать сердцебиение, которое может быть сильным и нерегулярным.
Боль в груди: пациенты могут испытывать боль в груди, которая может быть сильной и сжимающей.
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Медикаментозное лечение: для уменьшения симптомов аритмии могут быть назначены препараты, такие как бета-блокаторы, блокаторы кальциевых каналов или антиаритмические препараты.
Кардиоверсия: для восстановления нормального сердечного ритма может быть использована кардиоверсия, которая представляет собой электрический шок, подаваемый на сердце.
Имплантация кардиостимулятора или дефибриллятора: в некоторых случаях может потребоваться имплантация кардиостимулятора или дефибриллятора для поддержания нормального сердечного ритма.
Важно отметить, что лечение аритмии должно быть индивидуальным и основываться на типе аритмии, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Бета-блокаторы: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены бета-блокаторы, такие как метопролол или бисопролол.
Блокаторы кальциевых каналов: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены блокаторы кальциевых каналов, такие как верапамил или дилтиазем.
Антиаритмические препараты: для восстановления нормального сердечного ритма могут быть назначены антиаритмические препараты, такие как амиодарон или пропафенон.
Важно отметить, что выбор препарата для лечения аритмии должен основываться на типе аритмии, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Атеросклероз — это заболевание, при котором на стенках артерий образуются бляшки, состоящие из жира, холестерина и других веществ. Симптомы атеросклероза могут включать:
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Повышение артериального давления: у некоторых пациентов может наблюдаться повышение артериального давления.
Изменение образа жизни: для предотвращения прогрессирования атеросклероза может потребоваться изменение образа жизни, включая правильное питание, увеличение потребления жидкости и регулярные физические упражнения.
Медикаментозное лечение: для уменьшения симптомов атеросклероза и предотвращения его прогрессирования могут быть назначены препараты, такие как статины, которые снижают уровень холестерина в крови.
Хирургическое лечение: в некоторых случаях может потребоваться хирургическое лечение, такое как ангиопластика или шунтирование, для восстановления нормального кровотока в артериях.
Важно отметить, что лечение атеросклероза должно быть индивидуальным и основываться на типе атеросклероза, его локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Статины: для снижения уровня холестерина в крови и предотвращения прогрессирования атеросклероза могут быть назначены статины, такие как аторвастатин или розувастатин.
Антиагреганты: для предотвращения образования тромбов и уменьшения риска сердечно-сосудистых осложнений могут быть назначены антиагреганты, такие как аспирин или клопидогрел.
Бета-блокаторы: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены бета-блокаторы, такие как метопролол или бисопролол.
Важно отметить, что выбор препарата для лечения атеросклероза должен основываться на типе атеросклероза, его локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Атриальная фибрилляция — это нарушение сердечного ритма, которое может вызывать различные симптомы. Симптомы атриальной фибрилляции могут включать:
Ощущение сердцебиения: пациенты могут ощущать сердцебиение, которое может быть сильным и нерегулярным.
Боль в груди: пациенты могут испытывать боль в груди, которая может быть сильной и сжимающей.
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Медикаментозное лечение: для уменьшения симптомов атриальной фибрилляции могут быть назначены препараты, такие как бета-блокаторы, блокаторы кальциевых каналов или антиаритмические препараты.
Кардиоверсия: для восстановления нормального сердечного ритма может быть использована кардиоверсия, которая представляет собой электрический шок, подаваемый на сердце.
Имплантация кардиостимулятора или дефибриллятора: в некоторых случаях может потребоваться имплантация кардиостимулятора или дефибриллятора для поддержания нормального сердечного ритма.
Важно отметить, что лечение атриальной фибрилляции должно быть индивидуальным и основываться на типе атриальной фибрилляции, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Бета-блокаторы: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены бета-блокаторы, такие как метопролол или бисопролол.
Блокаторы кальциевых каналов: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены блокаторы кальциевых каналов, такие как верапамил или дилтиазем.
Антиаритмические препараты: для восстановления нормального сердечного ритма могут быть назначены антиаритмические препараты, такие как амиодарон или пропафенон.
Важно отметить, что выбор препарата для лечения атриальной фибрилляции должен основываться на типе атриальной фибрилляции, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Атриальный стеноз — это сужение или закупорка одного из клапанов сердца, которое может вызывать различные симптомы. Симптомы атриального стеноза могут включать:
Боль в груди: пациенты могут испытывать боль в груди, которая может быть сильной и сжимающей.
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Медикаментозное лечение: для уменьшения симптомов атриального стеноза могут быть назначены препараты, такие как бета-блокаторы, блокаторы кальциевых каналов или антиаритмические препараты.
Хирургическое лечение: в некоторых случаях может потребоваться хирургическое лечение, такое как замена клапана или ангиопластика, для восстановления нормального кровотока через сердце.
Важно отметить, что лечение атриального стеноза должно быть индивидуальным и основываться на типе атриального стеноза, его локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Бета-блокаторы: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены бета-блокаторы, такие как метопролол или бисопролол.
Блокаторы кальциевых каналов: для уменьшения частоты сердечных сокращений и снижения артериального давления могут быть назначены блокаторы кальциевых каналов, такие как верапамил или дилтиазем.
Антиаритмические препараты: для восстановления нормального сердечного ритма могут быть назначены антиаритмические препараты, такие как амиодарон или пропафенон.
Важно отметить, что выбор препарата для лечения атриального стеноза, должен основываться на типе атриального стеноза, его локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Брадикардия — это замедление сердечного ритма, которое может вызывать различные симптомы. Симптомы брадикардии могут включать:
Ощущение сердцебиения: пациенты могут ощущать сердцебиение, которое может быть слабым и нерегулярным.
Боль в груди: пациенты могут испытывать боль в груди, которая может быть сильной и сжимающей.
Одышка: у некоторых пациентов может наблюдаться одышка, особенно при физической нагрузке.
Головокружение или обмороки: пациенты могут испытывать головокружение или обмороки, особенно при физической нагрузке.
Усталость: пациенты могут испытывать усталость и слабость.
Медикаментозное лечение: для увеличения частоты сердечных сокращений могут быть назначены препараты, такие как атропин или изопреналин.
Кардиостимулятор: в некоторых случаях может потребоваться имплантация кардиостимулятора для поддержания нормального сердечного ритма.
Важно отметить, что лечение брадикардии должно быть индивидуальным и основываться на типе брадикардии, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Атропин: для увеличения частоты сердечных сокращений может быть назначен атропин.
Изопреналин: для увеличения частоты сердечных сокращений может быть назначен изопреналин.
Важно отметить, что выбор препарата для лечения брадикардии должен основываться на типе брадикардии, ее локализации и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Варикозное расширение вен, варико́з — часто встречающийся патологический процесс, поражение вен (сосудов, несущих кровь к сердцу), для которого характерно увеличение диаметра просвета, истончение венозной стенки и образование «узлов» — аневризмоподобных локальных расширений. Локализация варикозного расширения вен может быть любой, чаще всего заболевание затрагивает нижние конечности. Варикозное расширение вен у анального отверстия называется геморроем.
Видимые вены: Вены могут стать видимыми и выпуклыми, особенно на ногах.
Ощущение тяжести в ногах: Это может быть вызвано увеличением объема крови, которое может произойти из-за варикозного расширения вен.
Боль или дискомфорт в ногах: Это может быть вызвано давлением на окружающие ткани или из-за сокращения вен.
Отеки ног: Это может быть вызвано увеличением объема крови, которое может произойти из-за варикозного расширения вен.
Судороги в ногах: Это может быть вызвано уменьшением объема крови, которое может произойти из-за варикозного расширения вен.
Изменение цвета кожи: Кожа может стать темнее или светлее в области варикозного расширения вен.
Боль:
Венотоники: Эти препараты могут быть использованы для укрепления стенок вен и улучшения кровообращения.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Противовоспалительные препараты: Эти препараты могут быть использованы для уменьшения воспаления и боли.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с варикозным расширением вен, важно обратиться к врачу для получения профессиональной консультации и лечения.
Венотоники: Эти препараты могут быть использованы для укрепления стенок вен и улучшения кровообращения.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Противовоспалительные препараты: Эти препараты могут быть использованы для уменьшения воспаления и боли.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с варикозным расширением вен, важно обратиться к врачу для получения профессиональной консультации и лечения.
Гипертонический криз — Неотложное тяжёлое состояние, вызванное чрезмерным повышением артериального давления, проявляющееся клинически и требующее немедленного снижения уровня артериального давления для предотвращения или ограничения поражения органов-мишеней.
Сильная головная боль: Это может быть вызвано увеличением давления в сосудах головного мозга.
Тошнота и рвота: Это может быть вызвано увеличением давления в сосудах головного мозга.
Боль в груди: Это может быть вызвано увеличением давления в сосудах сердца.
Одышка: Это может быть вызвано увеличением давления в сосудах легких.
Нарушение зрения: Это может быть вызвано увеличением давления в сосудах глаз.
Судороги: Это может быть вызвано увеличением давления в сосудах головного мозга.
Медикаментозное лечение: Врач может назначить лекарства для снижения артериального давления, такие как бета-блокаторы, диуретики или ингибиторы АПФ.
Внутривенное введение лекарств: В некоторых случаях врач может рекомендовать внутривенное введение лекарств для быстрого снижения артериального давления.
Оксигенотерапия: Это процедура, при которой пациенту подается кислород через маску или носовую канюлю.
Мониторинг и поддержка: Врач может контролировать артериальное давление и другие жизненно важные показатели, а также предоставить поддержку и лечение для предотвращения осложнений.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень повышения артериального давления, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для снижения артериального давления и контроля сердечного ритма.
Диуретики: Эти препараты могут быть использованы для уменьшения объема крови и снижения артериального давления.
Ингибиторы АПФ: Эти препараты могут быть использованы для снижения артериального давления и защиты сердца.
Нитроглицерин: Этот препарат может быть использован для расширения сосудов и снижения артериального давления.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипертоническим кризом, важно обратиться к врачу для получения профессиональной консультации и лечения.
Гипертония (артериальная гипертензия) АГ; — синдром повышения систолического артериального давления от 140 мм рт. ст. и выше, и одновременно или самостоятельно — диастолического АД ≥ 90 мм рт. ст.
Головная боль: Это может быть вызвано увеличением давления в сосудах головного мозга.
Ощущение сердцебиения: Это может быть вызвано увеличением давления в сосудах сердца.
Одышка: Это может быть вызвано увеличением давления в сосудах легких.
Нарушение зрения: Это может быть вызвано увеличением давления в сосудах глаз.
Усталость: Это может быть вызвано увеличением давления в сосудах, что приводит к уменьшению объема крови, доступной для других органов и тканей.
Медикаментозное лечение: Врач может назначить лекарства для снижения артериального давления, такие как бета-блокаторы, диуретики или ингибиторы АПФ.
Изменение образа жизни: Врач может рекомендовать изменение образа жизни, такое как снижение веса, увеличение физической активности, уменьшение потребления соли и алкоголя, а также отказ от курения.
Мониторинг и поддержка: Врач может контролировать артериальное давление и другие жизненно важные показатели, а также предоставить поддержку и лечение для предотвращения осложнений.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень повышения артериального давления, чтобы определить наилучший подход к лечению.
Важно также отметить, что лечение гипертонии является долгосрочным процессом, и пациенты должны следовать рекомендациям врача и регулярно контролировать свое артериальное давление.
Бета-блокаторы: Эти препараты могут быть использованы для снижения артериального давления и контроля сердечного ритма.
Диуретики: Эти препараты могут быть использованы для уменьшения объема крови и снижения артериального давления.
Ингибиторы АПФ: Эти препараты могут быть использованы для снижения артериального давления и защиты сердца.
Антагонисты кальция: Эти препараты могут быть использованы для снижения артериального давления и расширения сосудов.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипертонией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Гипертрофия левого желудочка – это увеличение толщины стенки и массы ЛЖ, вызванное физическими перегрузками, заболеваниями сердца и сосудов, наследственностью. В норме толщина желудочка не превышает 11 мм. Патология часто диагностируется у людей с гипертонической болезнью. ГЛЖ встречается у людей всех возрастов. Гипертрофия левого желудочка не является болезнью. Это отклонение от нормы, которое возникает на фоне патологий сердца.
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за гипертрофии левого желудочка.
Боль в груди: Боль может быть вызвана давлением гипертрофированного левого желудочка на окружающие ткани или из-за сокращения сердечной мышцы вокруг гипертрофированного левого желудочка.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за гипертрофии левого желудочка.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за гипертрофии левого желудочка.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за гипертрофии левого желудочка.
Важно отметить, что гипертрофия левого желудочка может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с гипертрофией левого желудочка, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если гипертрофия левого желудочка вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по удалению гипертрофированной сердечной мышцы или установка стента для поддержки стенки сердца.
Наблюдение: В некоторых случаях, особенно если гипертрофия левого желудочка маленькая и не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень гипертрофии левого желудочка, чтобы определить наилучший подход к лечению.
.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипертрофией левого желудочка, важно обратиться к врачу для получения профессиональной консультации и лечения.
Гиперхолестеринемия (гиперлипопротеинемия, дислипидемия) — это повышение уровня общего холестерина (ОХС) в крови выше 5 ммоль/л. Эта патология, ставшая актуальной проблемой большинства развитых стран, является одним из факторов риска заболеваний сердечно-сосудистой системы. Патологическое состояние длительное время может оставаться незамеченным, а проявиться уже в виде серьезных и крайне опасных осложнений.
Ощущение боли или дискомфорта в груди: Это может быть вызвано накоплением холестерина в артериях, что приводит к их сужению и уменьшению кровотока.
Одышка: Это может быть вызвано накоплением холестерина в артериях, что приводит к их сужению и уменьшению кровотока.
Боль в ногах при ходьбе: Это может быть вызвано накоплением холестерина в артериях ног, что приводит к их сужению и уменьшению кровотока.
Ощущение слабости или усталости: Это может быть вызвано накоплением холестерина в артериях, что приводит к их сужению и уменьшению кровотока.
Ощущение онемения или покалывания в руках или ногах: Это может быть вызвано накоплением холестерина в артериях, что приводит к их сужению и уменьшению кровотока.
Изменение образа жизни: Врач может рекомендовать изменение образа жизни, такое как снижение веса, увеличение физической активности, уменьшение потребления насыщенных жиров и холестерина, а также отказ от курения.
Медикаментозное лечение: Врач может назначить лекарства для снижения уровня холестерина в крови, такие как статины или другие гиполипидемические препараты.
Мониторинг и поддержка: Врач может контролировать уровень холестерина и другие жизненно важные показатели, а также предоставить поддержку и лечение для предотвращения осложнений.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень повышения уровня холестерина в крови, чтобы определить наилучший подход к лечению.
Важно также отметить, что лечение гиперхолестеринемии является долгосрочным процессом, и пациенты должны следовать рекомендациям врача и регулярно контролировать уровень холестерина в крови.
Статины: Эти препараты могут быть использованы для снижения уровня холестерина в крови.
Фибраты: Эти препараты могут быть использованы для снижения уровня холестерина в крови.
Эзетимиб: Этот препарат может быть использован для снижения уровня холестерина в крови.
Ингибиторы PCSK9: Эти препараты могут быть использованы для снижения уровня холестерина в крови.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гиперхолестеринемией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Гипотония Снижение артериального давления более чем на 20% от исходного/обычных значений или в абсолютных цифрах — ниже 100 мм рт. ст. систолического давления или 60 мм рт. ст. среднего артериального давления. Снижение давления может быть острым и хроническим. Однако у некоторых категорий людей такие цифры и даже более низкие считаются вариантом нормы. К ним относятся профессиональные спортсмены, люди, живущие в высокогорье.
Головокружение: Это может быть вызвано уменьшением кровотока в головном мозге.
Слабость: Это может быть вызвано уменьшением кровотока в мышцах.
Тошнота: Это может быть вызвано уменьшением кровотока в желудке.
Усталость: Это может быть вызвано уменьшением кровотока в мышцах.
Обмороки: Это может быть вызвано уменьшением кровотока в головном мозге.
Сосудосуживающие препараты: Эти препараты могут быть использованы для повышения артериального давления.
Бета-блокаторы: Эти препараты могут быть использованы для повышения артериального давления.
Антихолинергические препараты: Эти препараты могут быть использованы для повышения артериального давления.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипотонией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Сосудосуживающие препараты: Эти препараты могут быть использованы для повышения артериального давления.
Бета-блокаторы: Эти препараты могут быть использованы для повышения артериального давления.
Антихолинергические препараты: Эти препараты могут быть использованы для повышения артериального давления.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипотонией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Дефект межжелудочковой перегородки – это врожденный или приобретенный порок сердца, заключающийся в неполном разделении полостей правого и левого желудочка. В результате этого часть крови из одного желудочка (чаще из левого, как более сильного) попадает в другой и нарушает нормальную работу сердца и кровообращение организма.
Сосудосуживающие препараты: Эти препараты могут быть использованы для повышения артериального давления.
Бета-блокаторы: Эти препараты могут быть использованы для повышения артериального давления.
Антихолинергические препараты: Эти препараты могут быть использованы для повышения артериального давления.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с гипотонией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Симптоматика. Дефект межжелудочковой перегородки
25 марта в 19:47
Симптомы дефекта межжелудочковой перегородки могут варьироваться в зависимости от размера дефекта и наличия других заболеваний сердца. Некоторые из возможных симптомов включают:
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за дефекта межжелудочковой перегородки.
Боль в груди: Боль может быть вызвана давлением дефекта межжелудочковой перегородки на окружающие ткани или из-за сокращения сердечной мышцы вокруг дефекта.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за дефекта межжелудочковой перегородки.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за дефекта межжелудочковой перегородки.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за дефекта межжелудочковой перегородки.
Важно отметить, что дефект межжелудочковой перегородки может быть бессимптомным и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с дефектом межжелудочковой перегородки, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если дефект межжелудочковой перегородки вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по закрытию дефекта или установка стента для поддержки стенки сердца.
Наблюдение: В некоторых случаях, особенно если дефект межжелудочковой перегородки маленький и не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и размер дефекта межжелудочковой перегородки, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с дефектом межжелудочковой перегородки, важно обратиться к врачу для получения профессиональной консультации и лечения.
Желудочковая аритмия Желудочковые эктопические аритмии разделяют на 3 основные категории: экстрасистолия, или преждевременные желудочковые сокращения; желудочковая тахикардия; трепетание и фибрилляция желудочков. Желудочковые нарушения ритма или Желудочковая тахиаритмия – обобщенное название расстройств сердечного ритма, при которых источник эктопической активности находится ниже пучка Гиса, т. е. в его ветвях, сети Пуркинье или в миокарде желудочков. Один из видов нарушений сердечного ритма, возникающий почти всегда вследствие серьезного поражения сердечной мышцы, характеризующийся значительным нарушением внутрисердечной и общей гемодинамики, и способный стать причиной летального исхода.
Ощущение сердцебиения: Это может быть вызвано увеличением частоты сердечных сокращений.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой аритмии.
Боль в груди: Боль может быть вызвана давлением желудочковой аритмии на окружающие ткани или из-за сокращения сердечной мышцы вокруг желудочковой аритмии.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой аритмии.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой аритмии.
Важно отметить, что желудочковая аритмия может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с желудочковой аритмией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если желудочковая аритмия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если желудочковая аритмия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и тип желудочковой аритмии, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с желудочковой аритмией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Желудочковая тахикардия (ЖТ) — ускоренный ритм (как минимум 3 комплекса QRS c частотой сердечных сокращений более 100 уд./мин.), источник которого находится в ножках или разветвлениях пучка Гиса, в волокнах Пуркинье или рабочем миокарде желудочков. Устойчивой считается тахикардия, при которой длительность пароксизма равна или превышает 30 сек., а неустойчивой — менее 30 сек.
Ощущение сердцебиения: Это может быть вызвано увеличением частоты сердечных сокращений.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой тахикардии.
Боль в груди: Боль может быть вызвана давлением желудочковой тахикардии на окружающие ткани или из-за сокращения сердечной мышцы вокруг желудочковой тахикардии.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой тахикардии.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за желудочковой тахикардии.
Важно отметить, что желудочковая тахикардия может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с желудочковой тахикардией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если желудочковая тахикардия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если желудочковая тахикардия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень желудочковой тахикардии, чтобы определить наилучший подход к лечению.
Важно также отметить, что лечение желудочковой тахикардии может включать в себя использование различных лекарственных препаратов. Однако, выбор конкретного препарата зависит от степени увеличения частоты сердечных сокращений и индивидуальных особенностей пациента.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с желудочковой тахикардией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Застойная кардиомиопатия, Кардиомиопатия дилатационная, также известная как застойная кардиомиопатия, является сердечным заболеванием, при котором сердечная мышца становится слабой и растягивается, приводя к ухудшению сократительной функции сердца и нарушению кровообращения. Это прогрессивное состояние, которое может привести к сердечной недостаточности и другим сердечно-сосудистым осложнениям. Для появления вторичных кардиомиопатий важно наличие системных аутоиммунных заболеваний, эндокринной патологии (сахарный диабет, тиреотоксикоз) и токсических факторов. В настоящее время причиной заболевания считают мутацию генов, ответственных за работу комплекса внутриклеточных белков рабочих клеток миокарда — кардиомиоцитов.
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за застойной кардиомиопатии.
Боль в груди: Боль может быть вызвана давлением застойной кардиомиопатии на окружающие ткани или из-за сокращения сердечной мышцы вокруг застойной кардиомиопатии.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за застойной кардиомиопатии.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за застойной кардиомиопатии.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за застойной кардиомиопатии.
Важно отметить, что застойная кардиомиопатия может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с застойной кардиомиопатией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если застойная кардиомиопатия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если застойная кардиомиопатия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень застойной кардиомиопатии, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с застойной кардиомиопатией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Инфаркт миокарда Возникает из-за полной или частичной окклюзии артерии, питающей сердце. Нарушение поступления крови к сердцу может привести к серьёзному повреждению или гибели сердечной мышцы. Инфаркт миокарда — состояние, угрожающее жизни, поэтому важно вызвать скорую помощь как можно скорее, если вы подозреваете его у себя или другого человека.
Ощущение сильной боли в груди: Это может быть вызвано нарушением кровоснабжения сердечной мышцы.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за инфаркта миокарда.
Боль в других частях тела: Боль может распространяться на руки, шею, спину или живот.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за инфаркта миокарда.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за инфаркта миокарда.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за инфаркта миокарда.
Важно отметить, что инфаркт миокарда является неотложным состоянием, требующим немедленной медицинской помощи. Если у вас есть симптомы, которые могут быть связаны с инфарктом миокарда, важно немедленно обратиться к врачу или вызвать скорую помощь.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если инфаркт миокарда вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке стента или шунтирование.
Наблюдение: В некоторых случаях, особенно если инфаркт миокарда не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень инфаркта миокарда, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с инфарктом миокарда, важно обратиться к врачу для получения профессиональной консультации и лечения.
Инфекционный эндокардит (ИЭ) — инфекционное полипозно-язвенное воспаление эндокарда, которое сопровождается поражением клапанного аппарата сердца и эндотелия различными патогенными и условно-патогенными возбудителями. Поражение эндокарда правых отделов сердца наиболее характерно для инъекционных наркоманов.
Ощущение слабости или усталости: Это может быть вызвано уменьшением объема крови, которое может произойти из-за инфекционного эндокардита.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за инфекционного эндокардита.
Лихорадка: Это может быть вызвано инфекцией сердца.
Боль в груди: Боль может быть вызвана давлением инфекционного эндокардита на окружающие ткани или из-за сокращения сердечной мышцы вокруг инфекционного эндокардита.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за инфекционного эндокардита.
Важно отметить, что инфекционный эндокардит является серьезным заболеванием, требующим немедленного медицинского вмешательства. Если у вас есть симптомы, которые могут быть связаны с инфекционным эндокардитом, важно немедленно обратиться к врачу или вызвать скорую помощь.
Медикаментозное лечение: Врач может назначить антибиотики для борьбы с инфекцией.
Хирургическое лечение: Если инфекционный эндокардит вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по удалению инфицированных клапанов или протезированию.
Наблюдение: В некоторых случаях, особенно если инфекционный эндокардит не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень инфекционного эндокардита, чтобы определить наилучший подход к лечению.
Антибиотики: Эти препараты могут быть использованы для борьбы с инфекцией.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с инфекционным эндокардитом, важно обратиться к врачу для получения профессиональной консультации и лечения.
Ишемическая болезнь сердца (ИБС). Состояние, вызываемое хроническим недостаточным снабжением клеток сердечной мышцы кислородом и питательными веществами. Наиболее частой причиной этого является накопление атеросклеротических бляшек в коронарных артериях. Характерными симптомами ИБС считают одышку и появление стенокардии. В начале ухудшение кровотока может не вызывать симптомов, поэтому иногда даже серьёзное осложнение — инфаркт миокарда — возникает без видимых заранее признаков и симптомов. ИБС является основной причиной смерти в мире по данным ВОЗ за 2019 год.
Ощущение сильной боли в груди: Это может быть вызвано нарушением кровоснабжения сердечной мышцы.
Одышка: Это может быть вызвано уменьшением объема крови, которое может произойти из-за ИБС.
Боль в других частях тела: Боль может распространяться на руки, шею, спину или живот.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за ИБС.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за ИБС.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за ИБС.
Важно отметить, что ИБС является серьезным заболеванием, требующим немедленного медицинского вмешательства. Если у вас есть симптомы, которые могут быть связаны с ИБС, важно немедленно обратиться к врачу или вызвать скорую помощь.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если ИБС вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке стента или шунтирование.
Наблюдение: В некоторых случаях, особенно если ИБС не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень ИБС, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с ИБС, важно обратиться к врачу для получения профессиональной консультации и лечения.
Кардиомегалия — это заболевание, при котором сердце увеличивается в размерах. Это чаще называют просто «увеличенным сердцем». Обычно это результат основных состояний, которые заставляют сердце работать тяжелее, таких как ожирение, заболевания сердечных клапанов, высокое кровяное давление и ишемическая болезнь сердца. Кардиомиопатия также связана с кардиомегалией.
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за кардиомегалии.
Боль в груди: Боль может быть вызвана давлением кардиомегалии на окружающие ткани или из-за сокращения сердечной мышцы вокруг кардиомегалии.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за кардиомегалии.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за кардиомегалии.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за кардиомегалии.
Важно отметить, что кардиомегалия может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с кардиомегалией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если кардиомегалия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если кардиомегалия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень кардиомегалии, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с кардиомегалией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Кардиомиопатия — это группа заболеваний, характеризующихся нарушением функции сердца, вызванным повреждением сердечной мышцы. Симптомы кардиомиопатии могут варьироваться в зависимости от типа заболевания и индивидуальных особенностей пациента.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если кардиомиопатия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если кардиомиопатия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и тип кардиомиопатии, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с кардиомиопатией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Кардиосклероз — это заболевание, характеризующееся замещением нормальной сердечной мышцы рубцовой тканью. Это может произойти в результате различных причин, таких как инфаркт миокарда, инфекционный эндокардит или другие заболевания сердца. Симптомы кардиосклероза могут варьироваться в зависимости от степени нарушения функции сердца и индивидуальных особенностей пациента.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если кардиосклероз вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке кардиостимулятора или абляции.
Наблюдение: В некоторых случаях, особенно если кардиосклероз не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень кардиосклероза, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с кардиосклерозом, важно обратиться к врачу для получения профессиональной консультации и лечения.
Клапанные заболевания сердца — это группа заболеваний, характеризующихся нарушением функции клапанов сердца. Клапаны сердца отвечают за регулирование потока крови через сердце. При клапанных заболеваниях сердца клапаны могут стать узкими (стеноз) или не закрываться полностью (недостаточность), что может привести к нарушению кровообращения и сердечной недостаточности.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если клапанное заболевание сердца вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по замене или ремонту клапана.
Наблюдение: В некоторых случаях, особенно если клапанное заболевание сердца не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень клапанного заболевания сердца, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с клапанным заболеванием сердца, важно обратиться к врачу для получения профессиональной консультации и лечения.
Легочная гипертензия — это заболевание, характеризующееся повышением давления в легочных артериях. Это может произойти в результате различных причин, таких как заболевания легких, врожденные пороки сердца или другие заболевания сердца.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если легочная гипертензия вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по установке шунта или трансплантация легких.
Наблюдение: В некоторых случаях, особенно если легочная гипертензия не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Важно отметить, что выбор метода лечения должен быть индивидуальным и основываться на конкретной ситуации пациента. Врач будет учитывать такие факторы, как возраст, общее состояние здоровья, наличие других заболеваний и степень легочной гипертензии, чтобы определить наилучший подход к лечению.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с легочной гипертензией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Мерцательная аритмия
Фибрилля́ция предсе́рдий (ФП, синоним: мерцательная аритмия) — разновидность наджелудочковой тахиаритмии с хаотической электрической активностью предсердий с частотой импульсов 350—700 в минуту, что исключает возможность их координированного сокращения. Это одна из наиболее распространённых аритмий. Часто ФП может быть обнаружена при определении пульса и обнаружении, что сердцебиения происходят с нерегулярным интервалом. Однако окончательный диагноз выставляется по ЭКГ-признакам: отсутствие зубцов P, которые присутствуют при нормальном ритме сердца и характеризуют электрическую активность при сокращении предсердий. Вместо них появляется множество волн f, которые характеризуют фибрилляцию (то есть мерцание, дрожание) предсердий.
Ощущение сердцебиения: Это может быть вызвано нерегулярным сердечным ритмом, который характерен для мерцательной аритмии.
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за мерцательной аритмии.
Боль в груди: Боль может быть вызвана давлением мерцательной аритмии на окружающие ткани или из-за сокращения сердечной мышцы вокруг мерцательной аритмии.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за мерцательной аритмии.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за мерцательной аритмии.
Важно отметить, что мерцательная аритмия может быть бессимптомной и обнаруживаться случайно при медицинском обследовании. Если у вас есть симптомы, которые могут быть связаны с мерцательной аритмией, важно обратиться к врачу для получения профессиональной консультации и лечения.
Мигрень с аурой. Мигренозная аура – это комплекс неврологических нарушений, возникающих перед или в момент начала головной боли. Чаще всего она проявляется разнообразными зрительными образами: вспышками света, бликами, зигзагообразными светящимися линиями перед глазами, выпадением части поля зрения, реже онемением, слабостью в руке, нарушением речи.
.
Миокардит – воспаление сердечной мышцы, вызванное инфекционными, токсическими или аллергическими воздействиями и сопровождающееся нарушением функции сердца. Распространенность миокардитов сегодня сильно недооценивается. И часто это происходит по причине отсутствия какой-либо клинической симптоматики. С каждым годом выявляемость заболевания растет, что скорее всего связано с внедрением более высокотехнологичных способов диагностики.
Нарушение сердечного ритма. Патологическое состояние, приводящее к нарушению частоты, ритмичности и последовательности возбуждения и сокращения сердечной мышцы — миокарда. Аритмия — любой ритм сердца, отличающийся от нормального синусового ритма. При таком патологическом состоянии может существенно нарушаться нормальная сократительная активность сердца, что, в свою очередь, может привести к целому ряду серьёзных осложнений.
Острый инфаркт миокарда – это заболевание, сопровождающееся некрозом одного или нескольких участков сердечной мышцы в результате острого нарушения кровотока в коронарных артериях, питающих миокард. Острый инфаркт миокарда без подъема сегмента ST и инфаркт миокарда с подъемом сегмента ST являются разновидностями острого коронарного синдрома, который включает также нестабильную стенокардию.
Инфаркт миокарда – ведущая причина смертности в мире. Своевременная госпитализация во многих случаях позволяет предотвратить необратимые повреждения сердечной мышцы, однако часто пациенты неправильно оценивают возникающие симптомы и пытаются справиться с ними самостоятельно, что приводит к позднему обращению к врачу. Поэтому при острой боли в груди или других тревожных симптомах необходимо как можно раньше проконсультироваться со специалистом.
Риск инфаркта миокарда повышается с возрастом – чаще заболевают люди старше 60 лет. Однако в последнее время увеличилось количество ранних инфарктов миокарда – у людей моложе 40 лет. Среди пациентов младше 70 лет преобладают мужчины, однако после 70 количество мужчин и женщин с инфарктом миокарда становится одинаковым. Это может быть связано с защищающим действием эстрогенов (женских половых гормонов), которые снижают вероятность атеросклероза – главного фактора риска развития сердечного приступа. Прогноз инфаркта миокарда зависит от обширности поражения сердечной мышцы, наличия сопутствующих заболеваний, времени обращения за медицинской помощью и возраста пациента. Смертность при остром инфаркте миокарда достигает 30 %.
Острый коронарный синдром (в просторечьи предынфарктное состояние, сердечный приступ) это термин, которым обозначают любое состояние, обусловленное внезапным уменьшением кровоснабжения сердца. Проявлением острого коронарного синдрома может быть любое сдавливающее ощущение в груди, например, возникающее в покое или при незначительной физической активности (нестабильная стенокардия) или приводящее к развитию инфаркта миокарда. Первым признаком острого коронарного синдрома также может быть внезапная остановка сердца. Диагноз острого коронарного синдрома часто ставится в отделениях неотложной помощи или в стационаре. Острый коронарный синдром хорошо лечится, если его удается диагностировать достаточно быстро. Лечение острого коронарного синдрома (ОКС) может быть различным в зависимости от имеющихся симптомов, объективной картины и общего состояния здоровья.
Боль в груди (стенокардия), которая напоминает жжение, давление или тяжесть
Боль в любых других частях тела, например, в левом плече или челюсти (отраженная боль)
Тошнота
Рвота
Нехватка воздуха (одышка)
Внезапная сильная потливость
Симптомы ОКС могут различаться в зависимости от пола, возраста и наличия сопутствующих заболеваний, в частности, сахарного диабета.
Некоторые дополнительные симптомы ОКС могут включать:
Боль в животе
Боль, похожую на изжогу
Холодные и влажные кожные покровы
Головокружение или обмороки
Необычную или необъяснимую слабость
Ощущение беспокойства или тревоги
Когда следует обратиться к врачу?
Если у вас боли в груди, и вы считаете, что имеет место экстренная ситуация, немедленно наберите ваш местный телефон вызова скорой и неотложной помощи. Если это возможно, вызовите скорую помощь, а не поезжайте в больницу на машине. Возможно, у вас сердечный приступ.
В конечном итоге формирование этих отложений приводит к тому, что сердце не может прокачивать достаточное количество богатой кислородом крови к одной из своих частей, следствием чего являются боли в груди (стенокардия) или инфаркт миокарда. В большинстве случаев ОКС развивается, когда поверхность одной из бляшек в артериях сердца разрывается, и в этом месте начинает образовываться тромб. Эта комбинация образования бляшки и тромба приводит к драматическому снижению количества крови, которое поступает к сердечной мышце. Если кровоток уменьшается в очень значительной степени или прекращается полностью, развивается инфаркт миокарда.
Если лекарств будет недостаточно для восстановления кровотока в вашем сердце, врач может порекомендовать вам проведение одной из следующих процедур:
Ангиопластика и стентирование. При этой процедуре доктор вводит длинную тонкую трубку (катетер) в полностью перекрытый или суженный участок артерии. По катетеру в суженное место вводится проводник со сдутым баллоном. Затем баллон раздувается, сдавливая все отложения в стенке артерии. Обычно в артерии оставляют сетчатый каркас (стент), который помогает ей оставаться открытой в будущем.
Аорто-коронарное шунтирование. При этой процедуре создается альтернативный маршрут для кровотока в обход пораженной коронарной артерии.
Аспирин. Аспирин уменьшает тромбообразование, способствуя току крови через суженные артерии сердца. Одно из первых действий, которое сделают с вами специалисты неотложной помощи при подозрении на ОКС, это дадут вам аспирин. Вас могут попросить разжевать аспирин, чтобы он быстрее всосался в кровоток. Если ваш врач приходит к выводу, что ваши симптомы обусловлены ОКС, он или она может рекомендовать вам принимать аспирин ежедневно, в дозе 81 миллиграмм.
Тромболитики. Эти препараты помогают растворить кровяной сгусток (тромб), который блокирует кровоток в вашем сердце. Если у вас развивается инфаркт миокарда, чем раньше вы получите тромболитический препарат после его начала, тем больше шансы, что в останетесь в живых, и тем меньше будет повреждено ваше сердце. Однако, если вы находитесь недалеко от больницы с рентгенохирургической операционной, скорее всего, вместо введения тромболитиков вам будет проведена экстренная ангиопластика и стентирование. Тромболитики обычно используются в тех случаях, когда дорога до рентгеноперационной займет слишком много времени, например, в сельской местности.
Нитроглицерин. Этот препарат для лечения болей в груди временно расширяет суженные кровеносные сосуды, улучшая кровоток в сердце и облегчая отток крови от сердца.
Бета-блокаторы. Эти препараты помогают расслаблять сердечную мышцу, замедляют сердцебиение и снижают артериальное давление, снижая, таким образом, нагрузку на сердце. Эти препараты могут увеличивать кровоток в сердце, уменьшая боль в груди и потенциальное повреждение сердца во время инфаркта миокарда.
Ингибиторы ангиотензинпревращающего фермента (иАПФ) и блокаторы ангиотензиновых рецепторов (БРА). Эти препараты облегчают работу сердца по нагнетанию крови в аорту. Ваш доктор может назначить вам ингибиторы АПФ или БРА, если у вас произошел умеренно тяжелый или тяжелый инфаркт миокарда, который снизил насосную функцию вашего сердца. Эти препараты также снижают артериальное давление и могут предотвратить развитие повторного инфаркта миокарда.
Блокаторы кальциевых каналов. Эти препараты способствуют расслаблению сердечной мышцы, улучшают приток крови к сердцу и облегчают ее отток от сердца. Блокаторы кальциевых каналов обычно назначаются в тех случаях, когда после приема нитроглицерина и бета-блокаторов симптомы все еще сохраняются.
Препараты, которые снижают холестерин. Наиболее часто используемые препараты, которые известны под общим названием статины, уменьшают уровень холестерина в крови, снижая вероятность формирования бляшек в артериях, а также могут стабилизировать бляшку, делая ее разрыв менее вероятным.
Препараты, которые предотвращают свертывание крови. Такие лекарства, как клопидогрел (Плавикс) и прасугрел (Эффиент) могут предотвращать формирование кровяных сгустков-тромбов за счет уменьшения способности тромбоцитов прилипать друг к другу. Тем не менее, клопидогрел увеличивает риск кровотечений, так что обязательно сообщайте о том, что вы его принимаете, всем занимающимся с вами медицинским работникам, особенно если вам будет необходимо любое хирургическое вмешательство.
Открытое овальное окно — это отверстие между правым и левым предсердием. Считается распространённой малой аномалией строения сердца, для которой характерен сброс крови. Обычно эта аномалия не несёт опасности и не нуждается в лечении, если у пациента нет сопутствующих заболеваний
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за открытого овального окна.
Боль в груди: Боль может быть вызвана давлением открытого овального окна на окружающие ткани или из-за сокращения сердечной мышцы вокруг открытого овального окна.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за открытого овального окна.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за открытого овального окна.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за открытого овального окна.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если открытое овальное окно вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по закрытию открытого овального окна.
Наблюдение: В некоторых случаях, особенно если открытое овальное окно не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с открытым овальным окном, важно обратиться к врачу для получения профессиональной консультации и лечения.
Перикардит — это воспаление околосердечной сумки (перикарда).
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за перикардита.
Боль в груди: Боль может быть вызвана давлением перикардита на окружающие ткани или из-за сокращения сердечной мышцы вокруг перикардита.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за перикардита.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за перикардита.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за перикардита.
Важно отметить, что перикардит может быть бессимптомным и обнаруживаться случайно при медицинском обследовании.
Медикаментозное лечение: Врач может назначить лекарства для контроля воспаления и боли, а также для предотвращения образования тромбов.
Хирургическое лечение: Если перикардит вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по удалению жидкости из перикарда или удалению части перикарда.
Наблюдение: В некоторых случаях, особенно если перикардит не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Нестероидные противовоспалительные препараты (НПВП): Эти препараты могут быть использованы для контроля воспаления и боли.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Важно отметить, что выбор препарата и его дозировка должны быть определены врачом. Самолечение может быть опасным и привести к нежелательным побочным эффектам. Поэтому, если у вас есть симптомы, связанные с перикардитом, важно обратиться к врачу для получения профессиональной консультации и лечения.
Пороки сердца (врожденные и приобретенные) Патологические изменения сердца, в ходе которого наблюдаются дефекты клапанного аппарата или его стенок, приводящие к сердечной недостаточности. Различают две большие группы пороков сердца: врождённые и приобретённые. Заболевания являются хроническими медленно прогрессирующими, терапия лишь облегчает их течение, но не устраняет причину их возникновения, полное восстановление возможно только при хирургическом вмешательстве.
Врожденные – обычно обнаруживаются в течение первого года жизни. Приобретенные – являются результатом инфекций, воспалений и аутоиммунных реакций, перегрузки и увеличения объема камер сердца, возрастных изменений.
Одышка: Это может быть вызвано увеличением объема крови, которое может произойти из-за порока сердца.
Боль в груди: Боль может быть вызвана давлением порока сердца на окружающие ткани или из-за сокращения сердечной мышцы вокруг порока сердца.
Ощущение сердцебиения: Это может быть вызвано увеличением объема крови, которое может произойти из-за порока сердца.
Усталость: Это может быть вызвано уменьшением объема крови, которое может произойти из-за порока сердца.
Головокружение или обмороки: Это может быть вызвано уменьшением объема крови, которое может произойти из-за порока сердца.
Важно отметить, что пороки сердца могут быть бессимптомными и обнаруживаться случайно при медицинском обследовании.
Медикаментозное лечение: Врач может назначить лекарства для контроля сердечного ритма, снижения кровяного давления и предотвращения образования тромбов.
Хирургическое лечение: Если порок сердца вызывает серьезные симптомы или не отвечает на другие методы лечения, врач может рекомендовать хирургическое лечение, такое как операция по исправлению порока сердца или замене клапана.
Наблюдение: В некоторых случаях, особенно если порок сердца не вызывает симптомов, врач может рекомендовать наблюдение без лечения.
Бета-блокаторы: Эти препараты могут быть использованы для контроля сердечного ритма и снижения кровяного давления.
Антикоагулянты: Эти препараты могут быть использованы для предотвращения образования тромбов.
Другие препараты: В некоторых случаях могут быть использованы и другие препараты, такие как диуретики или препараты, влияющие на электролитный баланс. Однако, эти препараты обычно используются в более тяжелых случаях или при наличии других заболеваний сердца.
Преждевременное половое созревание — это появление одного или нескольких вторичных половых признаков у девочек в возрасте до 8 лет. К таким признакам относятся рост молочных желёз, первая менструация, появление волос в подмышечных впадинах и на лобке.
Раннее развитие вторичных половых признаков: Это может включать развитие грудных желез, рост волос на теле и лице, изменение голоса у мальчиков.
Раннее начало менструации: У девочек может начаться менструация в возрасте до 8 лет.
Раннее развитие половых органов: Ускоренный мальчиков может произойти увеличение размеров полового члена и яичек, а у девочек — увеличение размеров влагалища и матки.
Рост костей: Ускоренный рост костей может привести к быстрому росту и раннему закрытию эпифизарных зон роста, что может привести к низкому росту во взрослом возрасте.
Психологические проблемы: Раннее половое развитие может вызвать психологический стресс и проблемы с самооценкой.
Важно отметить, что половое развитие может быть вызвано различными причинами, включая генетические факторы, опухоли гипофиза или надпочечников, а также прием некоторых лекарственных препаратов.
Медикаментозная терапия: Врач может назначить гормональные препараты, которые помогут замедлить или остановить преждевременное половое развитие. Например, если у девочки преждевременное половое развитие вызвано избытком гормона роста, врач может назначить препарат, который блокирует действие этого гормона.
Хирургическое вмешательство: Если преждевременное половое развитие вызвано опухолью, врач может рекомендовать операцию для удаления опухоли.
Комбинированное лечение: В некоторых случаях может потребоваться комбинация медикаментозной терапии и хирургического вмешательства.
Важно отметить, что лечение преждевременного полового развития должно проводиться под наблюдением специалистов, таких как эндокринолог и/или детский гинеколог. Они помогут выбрать наиболее подходящий метод лечения, учитывая индивидуальные особенности ребенка.
Преэклампсия — это осложнение беременности, которое характеризуется повышенным артериальным давлением и наличием белка в моче. Это состояние может привести к серьёзным осложнениям как для матери, так и для ребёнка.
Повышенное артериальное давление: Это один из основных симптомов преэклампсии. Повышенное артериальное давление может вызвать головные боли, головокружение, тошноту и рвоту.
Наличие белка в моче: Преэклампсия часто сопровождается наличием белка в моче. Это может быть обнаружено при анализе мочи.
Отёки: Преэклампсия может вызвать отёки, особенно в руках, ногах и лице.
Боли в животе: Некоторые женщины могут испытывать боли в животе, особенно в верхней части живота.
Изменения в зрении: Преэклампсия может вызвать изменения в зрении, такие как размытость или вспышки света.
Симптомы со стороны нервной системы: Преэклампсия может вызвать изменения в нервной системе, такие как спутанность сознания, сонливость или раздражительность.
Симптомы со стороны печени: Преэклампсия может вызвать изменения в печени, такие как боль в правом верхнем квадранте живота или желтуха.
Симптомы со стороны почек: Преэклампсия может вызвать изменения в почках, такие как уменьшение количества мочи или наличие крови в моче.
Лекарства для снижения артериального давления: Врачи могут назначить лекарства для снижения артериального давления, такие как антигипертензивные препараты.
Лекарства для предотвращения судорог: Если у женщины есть риск развития эклампсии (тяжёлой формы преэклампсии, которая может вызвать судороги), врачи могут назначить лекарства для предотвращения судорог.
Лекарства для улучшения функции почек: Если преэклампсия вызывает проблемы с почками, врачи могут назначить лекарства для улучшения их функции.
Лекарства для улучшения функции печени: Если преэклампсия вызывает проблемы с печенью, врачи могут назначить лекарства для улучшения её функции.
Лекарства для предотвращения тромбоза: Преэклампсия может увеличить риск тромбоза, поэтому врачи могут назначить лекарства для его предотвращения.
Лекарства для улучшения кровообращения: Если преэклампсия вызывает проблемы с кровообращением, врачи могут назначить лекарства для его улучшения.
Лечение сопутствующих заболеваний: Если у женщины есть другие заболевания, которые могут усугубить преэклампсию, врачи могут назначить соответствующее лечение.
Важно отметить, что лечение преэклампсии должно проводиться под наблюдением врачей и может включать госпитализацию. Раннее выявление и лечение преэклампсии может помочь предотвратить серьёзные осложнения и обеспечить безопасность матери и ребёнка.
Антигипертензивные препараты: Эти препараты используются для снижения артериального давления. Они могут включать в себя диуретики, бета-блокаторы, ингибиторы АПФ и антагонисты кальция.
Противосудорожные препараты: Если у женщины есть риск развития эклампсии, врачи могут назначить противосудорожные препараты, такие как магния сульфат или диазепам.
Лекарства для улучшения функции почек: Если преэклампсия вызывает проблемы с почками, врачи могут назначить диуретики или другие препараты для улучшения их функции.
Лекарства для улучшения функции печени: Если преэклампсия вызывает проблемы с печенью, врачи могут назначить гепатопротекторы или другие препараты для улучшения её функции.
Антикоагулянты: Преэклампсия может увеличить риск тромбоза, поэтому врачи могут назначить антикоагулянты для его предотвращения.
Вазодилататоры: Если преэклампсия вызывает проблемы с кровообращением, врачи могут назначить вазодилататоры для его улучшения.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение преэклампсии должно проводиться под наблюдением врачей и может включать госпитализацию.
Пролапс митрального клапана — это состояние, при котором створки митрального клапана сердца не закрываются полностью во время сокращения желудочков, что приводит к обратному току крови из желудочков в предсердия.
Симптомы пролапса митрального клапана могут включать:
Сердцебиение: Многие люди с пролапсом митрального клапана испытывают сердцебиение или ощущение «трепетания» в груди.
Одышка: Некоторые люди могут испытывать одышку, особенно при физической нагрузке или стрессе.
Боль в груди: Некоторые люди могут испытывать боль в груди, особенно при физической нагрузке или стрессе.
Головокружение: Некоторые люди могут испытывать головокружение или обмороки.
Усталость: Некоторые люди могут испытывать усталость или слабость.
Ощущение «трепетания» в груди: Некоторые люди могут испытывать ощущение «трепетания» в груди, особенно при физической нагрузке или стрессе.
Ощущение «трепетания» в шее: Некоторые люди могут испытывать ощущение «трепетания» в шее.
Другие симптомы: Некоторые люди могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что пролапс митрального клапана может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с пролапсом митрального клапана изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать в себя регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов пролапса митрального клапана. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом пролапсе митрального клапана, врачи могут рекомендовать хирургическое лечение. Это может включать в себя пластику или замену митрального клапана.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение пролапса митрального клапана должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение пролапса митрального клапана может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Антиаритмические препараты: Если у пациента есть аритмии, врачи могут назначить антиаритмические препараты для контроля сердечного ритма.
Антикоагулянты: Если у пациента есть риск образования тромбов, врачи могут назначить антикоагулянты для предотвращения тромбоза.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение пролапса митрального клапана должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Разрыв аневризмы аорты — это состояние, при котором происходит разрыв стенки аорты, что приводит к кровотечению в окружающие ткани и органы. Симптомы разрыва аневризмы аорты могут включать:
Потеря сознания: Разрыв аневризмы аорты может привести к потере сознания или шоку.
Низкое кровяное давление: Разрыв аневризмы аорты может привести к снижению кровяного давления, что может вызвать слабость, головокружение или обморок.
Одышка: Разрыв аневризмы аорты может привести к затруднению дыхания.
Учащенное сердцебиение: Разрыв аневризмы аорты может привести к учащенному сердцебиению.
Кровохарканье: Разрыв аневризмы аорты может привести к кровохарканью.
Боль в животе: Разрыв аневризмы аорты может привести к боли в животе.
Другие симптомы: Разрыв аневризмы аорты может вызвать другие симптомы, такие как тошнота, рвота, потливость, бледность кожи или изменение цвета кожи.
Если у вас есть какие-либо из этих симптомов, важно немедленно обратиться к врачу или вызвать скорую помощь. Разрыв аневризмы аорты — это экстренное состояние, требующее немедленного медицинского вмешательства.
Хирургическое лечение: Хирургическое лечение является основным методом лечения разрыва аневризмы аорты. Это может включать в себя замену поврежденного участка аорты искусственным сосудом или использование стента для поддержки стенки аорты.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля боли, снижения кровяного давления и поддержания функции сердца.
Поддерживающая терапия: Врачи могут проводить поддерживающую терапию, чтобы контролировать симптомы и поддерживать жизненно важные функции организма.
Важно отметить, что лечение разрыва аневризмы аорты должно проводиться в условиях стационара и под наблюдением врачей. Раннее выявление и лечение разрыва аневризмы аорты может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Обезболивающие препараты: Врачи могут назначить обезболивающие препараты для контроля боли.
Антигипертензивные препараты: Врачи могут назначить антигипертензивные препараты для снижения кровяного давления.
Диуретики: Врачи могут назначить диуретики для снижения кровяного давления и уменьшения нагрузки на сердце.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение разрыва аневризмы аорты должно проводиться под наблюдением врачей и может включать госпитализацию.
Расслоение аорты — это состояние, при котором происходит разрыв внутренней оболочки аорты, что приводит к отделению крови от стенки аорты и образованию двух отдельных потоков крови. Симптомы расслоения аорты могут включать:
Потеря сознания: Расслоение аорты может привести к потере сознания или шоку.
Низкое кровяное давление: Расслоение аорты может привести к снижению кровяного давления, что может вызвать слабость, головокружение или обморок.
Одышка: Расслоение аорты может привести к затруднению дыхания.
Учащенное сердцебиение: Расслоение аорты может привести к учащенному сердцебиению.
Кровохарканье: Расслоение аорты может привести к кровохарканью.
Боль в животе: Расслоение аорты может привести к боли в животе.
Другие симптомы: Расслоение аорты может вызвать другие симптомы, такие как тошнота, рвота, потливость, бледность кожи или изменение цвета кожи.
Если у вас есть какие-либо из этих симптомов, важно немедленно обратиться к врачу или вызвать скорую помощь. Расслоение аорты — это экстренное состояние, требующее немедленного медицинского вмешательства.
Хирургическое лечение: Хирургическое лечение является основным методом лечения расслоения аорты. Это может включать в себя замену поврежденного участка аорты искусственным сосудом или использование стента для поддержки стенки аорты.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля боли, снижения кровяного давления и поддержания функции сердца.
Поддерживающая терапия: Врачи могут проводить поддерживающую терапию, чтобы контролировать симптомы и поддерживать жизненно важные функции организма.
Важно отметить, что лечение расслоения аорты должно проводиться в условиях стационара и под наблюдением врачей. Раннее выявление и лечение расслоения аорты может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Обезболивающие препараты: Врачи могут назначить обезболивающие препараты для контроля боли.
Антигипертензивные препараты: Врачи могут назначить антигипертензивные препараты для снижения кровяного давления.
Диуретики: Врачи могут назначить диуретики для снижения кровяного давления и уменьшения нагрузки на сердце.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение расслоения аорты должно проводиться под наблюдением врачей и может включать госпитализацию.
Расширение сердца — это состояние, при котором происходит увеличение размеров сердца из-за увеличения объема крови, которое оно должно перекачивать. Симптомы расширения сердца могут включать:
Одышка: Расширение сердца может привести к затруднению дыхания, особенно при физической нагрузке или стрессе.
Усталость: Расширение сердца может привести к усталости или слабости.
Сердцебиение: Расширение сердца может привести к ощущению сердцебиения или трепетания в груди.
Боль в груди: Расширение сердца может привести к боли в груди, особенно при физической нагрузке или стрессе.
Отеки: Расширение сердца может привести к отекам, особенно в ногах и лодыжках.
Головокружение: Расширение сердца может привести к головокружению или обморокам.
Учащенное сердцебиение: Расширение сердца может привести к учащенному сердцебиению.
Другие симптомы: Расширение сердца может вызвать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения. Расширение сердца может быть связано с различными заболеваниями сердца и требует медицинского вмешательства.
Изменение образа жизни: Врачи могут рекомендовать пациентам с расширением сердца изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов расширения сердца. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом расширении сердца, врачи могут рекомендовать хирургическое лечение. Это может включать в себя пластику или замену клапанов сердца, установку кардиостимулятора или другие процедуры.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение расширения сердца должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение расширения сердца может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Антиаритмические препараты: Если у пациента есть аритмии, врачи могут назначить антиаритмические препараты для контроля сердечного ритма.
Антикоагулянты: Если у пациента есть риск образования тромбов, врачи могут назначить антикоагулянты для предотвращения тромбоза.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение расширения сердца должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Ревматизм — это хроническое воспалительное заболевание, которое может поражать различные органы и системы организма, включая сердце, суставы, кожу, нервную систему и другие.
Симптомы ревматизма могут включать:
Боль и воспаление в суставах: Ревматизм может вызывать боль, отек и воспаление в суставах, особенно в крупных суставах, таких как колени, локти, плечи и бедра.
Ограничение движений: Ревматизм может привести к ограничению движений в суставах, что может затруднять повседневную активность.
Лихорадка: Ревматизм может вызывать лихорадку, особенно при обострении заболевания.
Усталость: Ревматизм может вызывать усталость и слабость.
Кожные проявления: Ревматизм может вызывать различные кожные проявления, такие как ревматические узелки, ревматические узлы или ревматические кольца.
Сердечные симптомы: Ревматизм может вызывать сердечные симптомы, такие как боль в груди, учащенное сердцебиение, одышка и отеки.
Неврологические симптомы: Ревматизм может вызывать неврологические симптомы, такие как головная боль, головокружение, слабость или онемение в конечностях.
Другие симптомы: Ревматизм может вызывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения. Ревматизм — это серьезное заболевание, которое требует медицинского вмешательства.
Лекарства: Врачи могут назначить лекарства для контроля воспаления и боли, такие как нестероидные противовоспалительные препараты (НПВП), кортикостероиды или иммуносупрессивные препараты.
Физическая терапия: Физическая терапия может помочь улучшить подвижность суставов и уменьшить боль.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом поражении суставов, врачи могут рекомендовать хирургическое лечение, такое как артропластика или замена сустава.
Изменение образа жизни: Врачи могут рекомендовать пациентам с ревматизмом изменить свой образ жизни, чтобы уменьшить нагрузку на суставы и улучшить общее состояние здоровья. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лечение сопутствующих заболеваний: Если у пациента есть другие заболевания, которые могут усугубить ревматизм, врачи могут назначить соответствующее лечение.
Важно отметить, что лечение ревматизма должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение ревматизма может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Нестероидные противовоспалительные препараты (НПВП): Эти препараты могут помочь снизить воспаление и боль.
Кортикостероиды: Эти препараты могут помочь снизить воспаление и боль, особенно при тяжелом ревматизме.
Иммуносупрессивные препараты: Эти препараты могут помочь снизить активность иммунной системы и уменьшить воспаление.
Болезнь-модифицирующие антиревматические препараты (БМАРП): Эти препараты могут помочь замедлить прогрессирование заболевания и улучшить долгосрочный прогноз.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение ревматизма должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Сердечная аритмия — это состояние, при котором происходит нарушение нормального ритма сердца. Сердечная аритмия может проявляться различными симптомами, которые могут варьироваться в зависимости от типа аритмии и индивидуальных особенностей организма. Симптомы сердечной аритмии могут включать:
Сердцебиение: Многие люди с сердечной аритмией испытывают ощущение сердцебиения или трепетания в груди.
Одышка: Некоторые люди могут испытывать одышку, особенно при физической нагрузке или стрессе.
Боль в груди: Некоторые люди могут испытывать боль в груди, особенно при физической нагрузке или стрессе.
Головокружение: Некоторые люди могут испытывать головокружение или обмороки.
Усталость: Некоторые люди могут испытывать усталость или слабость.
Ощущение «трепетания» в груди: Некоторые люди могут испытывать ощущение «трепетания» в груди, особенно при физической нагрузке или стрессе.
Ощущение «трепетания» в шее: Некоторые люди могут испытывать ощущение «трепетания» в шее.
Другие симптомы: Некоторые люди могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что сердечная аритмия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с сердечной аритмией изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля сердечного ритма. Это могут быть антиаритмические препараты, бета-блокаторы или блокаторы кальциевых каналов.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Хирургическое лечение: В некоторых случаях, особенно при тяжелых аритмиях, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Важно отметить, что лечение сердечной аритмии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение сердечной аритмии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антиаритмические препараты: Эти препараты могут помочь контролировать сердечный ритм и предотвращать аритмии.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение сердечной аритмии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Сердечная недостаточность — это состояние, при котором сердце не может эффективно перекачивать кровь по организму. Сердечная недостаточность может проявляться различными симптомами, которые могут варьироваться в зависимости от тяжести заболевания и индивидуальных особенностей организма. Симптомы сердечной недостаточности могут включать:
Усталость: Многие люди с сердечной недостаточностью испытывают усталость или слабость.
Отеки: Сердечная недостаточность может привести к отекам, особенно в ногах и лодыжках.
Сердцебиение: Некоторые люди с сердечной недостаточностью могут испытывать сердцебиение или трепетание в груди.
Кашель: Сердечная недостаточность может вызвать кашель, особенно при лежачем положении.
Головокружение: Некоторые люди с сердечной недостаточностью могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Сердечная недостаточность может привести к учащенному сердцебиению.
Другие симптомы: Сердечная недостаточность может вызвать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что сердечная недостаточность может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с сердечной недостаточностью изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов сердечной недостаточности. Это могут быть диуретики, бета-блокаторы, ингибиторы АПФ или блокаторы рецепторов ангиотензина.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой сердечной недостаточности, врачи могут рекомендовать хирургическое лечение. Это может включать в себя имплантацию кардиовертера-дефибриллятора или трансплантацию сердца.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение сердечной недостаточности должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение сердечной недостаточности может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Ингибиторы АПФ: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Блокаторы рецепторов ангиотензина: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение сердечной недостаточности должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Застойная сердечная недостаточность — это состояние, при котором сердце не может эффективно перекачивать кровь по организму из-за нарушения насосной функции сердца. Застойная сердечная недостаточность может проявляться различными симптомами, которые могут варьироваться в зависимости от тяжести заболевания и индивидуальных особенностей организма. Симптомы застойной сердечной недостаточности могут включать:
Одышка: Многие люди с застойной сердечной недостаточностью испытывают одышку, особенно при физической нагрузке или стрессе.
Усталость: Многие люди с застойной сердечной недостаточностью испытывают усталость или слабость.
Отеки: Застойная сердечная недостаточность может привести к отекам, особенно в ногах и лодыжках.
Сердцебиение: Некоторые люди с застойной сердечной недостаточностью могут испытывать сердцебиение или трепетание в груди.
Кашель: Застойная сердечная недостаточность может вызвать кашель, особенно при лежачем положении.
Головокружение: Некоторые люди с застойной сердечной недостаточностью могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Застойная сердечная недостаточность может привести к учащенному сердцебиению.
Другие симптомы: Застойная сердечная недостаточность может вызвать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что застойная сердечная недостаточность может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с застойной сердечной недостаточностью изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов застойной сердечной недостаточности. Это могут быть диуретики, бета-блокаторы, ингибиторы АПФ или блокаторы рецепторов ангиотензина.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой застойной сердечной недостаточности, врачи могут рекомендовать хирургическое лечение. Это может включать в себя имплантацию кардиовертера-дефибриллятора или трансплантацию сердца.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение застойной сердечной недостаточности должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение застойной сердечной недостаточности может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Ингибиторы АПФ: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Блокаторы рецепторов ангиотензина: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение застойной сердечной недостаточности должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Синдром обструктивного апноэ сна (СОАС) — это состояние, при котором происходит временная остановка дыхания во время сна. Это происходит из-за периодического закрытия дыхательных путей, что приводит к снижению уровня кислорода в крови и нарушению сна. Симптомы СОАС могут включать:
Храп: Храп является одним из наиболее распространенных симптомов СОАС.
Остановки дыхания во время сна: Человек может просыпаться несколько раз за ночь из-за остановки дыхания.
Усталость и сонливость в течение дня: Человек может чувствовать усталость и сонливость в течение дня из-за нарушения сна.
Проблемы с концентрацией и памятью: Человек может испытывать проблемы с концентрацией и памятью из-за недостатка качественного сна.
Головные боли: Человек может испытывать головные боли после пробуждения.
Раздражительность и изменения настроения: Человек может стать раздражительным и иметь изменения настроения из-за недостатка качественного сна.
Проблемы с либидо и эректильной дисфункцией: У мужчин СОАС может привести к проблемам с либидо и эректильной дисфункцией.
Другие симптомы: Человек может испытывать другие симптомы, такие как учащенное сердцебиение, повышенное артериальное давление, повышенный риск сердечно-сосудистых заболеваний и другие.
Если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения. СОАС может привести к серьезным осложнениям, таким как сердечно-сосудистые заболевания, инсульт и другие.
Изменение образа жизни: Врачи могут рекомендовать пациентам с СОАС изменить свой образ жизни, чтобы улучшить качество сна. Это может включать в себя регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Использование аппарата для непрерывного положительного давления в дыхательных путях (CPAP): Это устройство помогает поддерживать открытыми дыхательные пути во время сна, что позволяет человеку дышать свободно и предотвращает остановки дыхания.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом СОАС, врачи могут рекомендовать хирургическое лечение. Это может включать в себя удаление тканей, которые блокируют дыхательные пути, или изменение формы носа или горла.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как использование устройств для поддержания дыхательных путей открытыми во время сна, изменение положения тела во время сна или использование специальных масок для дыхания.
Важно отметить, что лечение СОАС должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение СОАС может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Лекарства для улучшения сна: Врачи могут назначить лекарства для улучшения качества сна, такие как снотворные препараты или антидепрессанты.
Лекарства для улучшения дыхания: Врачи могут назначить лекарства для улучшения дыхания, такие как стероиды или антигистаминные препараты.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение СОАС должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Синдром ранней реполяризации желудочков (СРРЖ) — это электрокардиографический феномен, который характеризуется изменением формы и направления зубца Т на электрокардиограмме. Симптомы СРРЖ могут включать:
Боль в груди: Некоторые люди с СРРЖ могут испытывать боль в груди, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с СРРЖ могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с СРРЖ могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с СРРЖ могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с СРРЖ могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с СРРЖ могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с СРРЖ могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что СРРЖ может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с СРРЖ изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов СРРЖ. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом СРРЖ, врачи могут рекомендовать хирургическое лечение. Это может включать в себя имплантацию кардиовертера-дефибриллятора или трансплантацию сердца.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение СРРЖ должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение СРРЖ может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение СРРЖ должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Синдром Рейно — это состояние, при котором происходит временное сужение кровеносных сосудов в конечностях, обычно в пальцах рук и ног. Это может привести к изменению цвета кожи, онемению и боли в пораженных областях. Симптомы синдрома Рейно могут включать:
Изменение цвета кожи: Кожа может стать бледной, синей или красной в зависимости от стадии синдрома Рейно.
Онемение: Пораженные области могут ощущаться онемевшими или холодными.
Боль: В пораженных областях может возникать боль или жжение.
Чувствительность к холоду: Симптомы синдрома Рейно обычно ухудшаются при воздействии холода.
Усталость: Некоторые люди с синдромом Рейно могут испытывать усталость или слабость.
Другие симптомы: Некоторые люди с синдромом Рейно могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что синдром Рейно может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с синдромом Рейно изменить свой образ жизни, чтобы уменьшить воздействие холода и стресса на организм. Это может включать в себя ношение теплой одежды, использование перчаток и носков, избегание курения и употребления алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов синдрома Рейно. Это могут быть препараты, расширяющие кровеносные сосуды, такие как нифедипин или блокаторы кальциевых каналов.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом синдроме Рейно, врачи могут рекомендовать хирургическое лечение. Это может включать в себя симпатэктомию, процедуру, при которой удаляются нервы, вызывающие сужение кровеносных сосудов.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как физиотерапия или акупунктура.
Важно отметить, что лечение синдрома Рейно должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение синдрома Рейно может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Нифедипин: Этот препарат расширяет кровеносные сосуды и может помочь уменьшить симптомы синдрома Рейно.
Блокаторы кальциевых каналов: Эти препараты также расширяют кровеносные сосуды и могут помочь уменьшить симптомы синдрома Рейно.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение синдрома Рейно должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Стеноз аорты — это состояние, при котором происходит сужение или закупорка аорты, главной артерии, которая отходит от сердца и разносит кровь по всему организму. Симптомы стеноза аорты могут включать:
Боль в груди: Некоторые люди с стенозом аорты могут испытывать боль в груди, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с стенозом аорты могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с стенозом аорты могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с стенозом аорты могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с стенозом аорты могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с стенозом аорты могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с стенозом аорты могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что стеноз аорты может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с стенозом аорты изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов стеноза аорты. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом стенозе аорты, врачи могут рекомендовать хирургическое лечение. Это может включать в себя замену аортального клапана или процедуру, при которой удаляется суженная часть аорты и заменяется на искусственный материал.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение стеноза аорты должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение стеноза аорты может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение стеноза аорты должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Стенокардия — это состояние, при котором происходит временное сужение или закупорка коронарных артерий, которые снабжают сердце кровью. Симптомы стенокардии могут включать:
Одышка: Некоторые люди с стенокардией могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с стенокардией могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с стенокардией могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с стенокардией могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с стенокардией могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с стенокардией могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что стенокардия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с стенокардией изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов стенокардии. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или нитраты.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой стенокардии, врачи могут рекомендовать хирургическое лечение. Это может включать в себя ангиопластику или установку стента для расширения суженных артерий, или аортокоронарное шунтирование для создания обходного пути для крови.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение стенокардии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение стенокардии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Нитраты: Эти препараты могут помочь расширить кровеносные сосуды и улучшить кровоснабжение сердца.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение стенокардии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Тахикардия — это состояние, при котором происходит учащение сердечного ритма. Симптомы тахикардии могут включать:
Учащенное сердцебиение: Некоторые люди с тахикардией могут испытывать учащенное сердцебиение, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с тахикардией могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с тахикардией могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с тахикардией могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с тахикардией могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с тахикардией могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с тахикардией могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что тахикардия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с тахикардией изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов тахикардии. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой тахикардии, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение тахикардии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение тахикардии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение тахикардии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Транзиторная ишемическая атака (ТИА) — это состояние, при котором происходит временное нарушение кровоснабжения головного мозга, что может привести к временным неврологическим симптомам. Симптомы ТИА могут включать:
Нарушение речи или трудности с пониманием речи.
Нарушение зрения, обычно на один глаз.
Головокружение или потеря равновесия.
Сильная головная боль, которая может быть необычной для пациента.
Потеря сознания или судороги.
Другие симптомы: Некоторые люди с ТИА могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что ТИА может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с ТИА изменить свой образ жизни, чтобы уменьшить риск развития инсульта. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов ТИА и предотвращения инсульта. Это могут быть антитромботические препараты, такие как аспирин или антикоагулянты.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек в артериях, врачи могут рекомендовать хирургическое лечение. Это может включать в себя ангиопластику или установку стента для расширения суженных артерий.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как физиотерапия или реабилитационные программы.
Важно отметить, что лечение ТИА должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение ТИА может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антитромботические препараты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития инсульта. Это могут быть аспирин, клопидогрел или другие антитромботические препараты.
Антикоагулянты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития инсульта. Это могут быть варфарин или другие антикоагулянты.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение ТИА должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Трепетание предсердий — это состояние, при котором происходит учащение сердечного ритма, вызванное нарушением электрической активности в предсердиях сердца. Симптомы трепетания предсердий могут включать:
Учащенное сердцебиение: Некоторые люди с трепетанием предсердий могут испытывать учащенное сердцебиение, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с трепетанием предсердий могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с трепетанием предсердий могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с трепетанием предсердий могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с трепетанием предсердий могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с трепетанием предсердий могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с трепетанием предсердий могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что трепетание предсердий может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с трепетанием предсердий изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов трепетания предсердий. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелом трепетании предсердий, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение трепетания предсердий должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение трепетания предсердий может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение трепетания предсердий должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Тромбофлебит — это состояние, при котором происходит воспаление вены и образование тромба внутри нее. Симптомы тромбофлебита могут включать:
Боль и чувствительность в пораженной области: Некоторые люди с тромбофлебитом могут испытывать боль и чувствительность в пораженной области, особенно при прикосновении или движении.
Отек: Некоторые люди с тромбофлебитом могут испытывать отек в пораженной области.
Покраснение кожи: Некоторые люди с тромбофлебитом могут заметить покраснение кожи в пораженной области.
Повышение температуры: Некоторые люди с тромбофлебитом могут заметить повышение температуры в пораженной области.
Уплотнение вены: Некоторые люди с тромбофлебитом могут заметить уплотнение вены в пораженной области.
Другие симптомы: Некоторые люди с тромбофлебитом могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что тромбофлебит может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с тромбофлебитом изменить свой образ жизни, чтобы уменьшить риск развития тромбоза. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов тромбофлебита и предотвращения тромбоза. Это могут быть антикоагулянты, такие как гепарин или варфарин.
Хирургическое лечение: В некоторых случаях, особенно при наличии тромба, врачи могут рекомендовать хирургическое лечение. Это может включать в себя удаление тромба или установку кава-фильтра для предотвращения его перемещения.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как компрессионные чулки или физиотерапия.
Важно отметить, что лечение тромбофлебита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение тромбофлебита может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития тромбоза. Это могут быть гепарин, варфарин или другие антикоагулянты.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение тромбофлебита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Угрожаемые жизни нарушения ритма — это состояния, при которых происходит нарушение сердечного ритма, которое может привести к серьезным осложнениям или даже смерти. Симптомы угрожаемых жизни нарушений ритма могут включать:
Остановка сердца: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать остановку сердца, что может привести к потере сознания и остановке дыхания.
Сильное сердцебиение: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать сильное сердцебиение, которое может быть очень быстрым или очень медленным.
Одышка: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать головокружение или обмороки.
Другие симптомы: Некоторые люди с угрожаемыми жизни нарушениями ритма могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что угрожаемые жизни нарушения ритма могут быть бессимптомными и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Кардиоверсия: Это процедура, при которой используется электрический импульс для восстановления нормального сердечного ритма.
Имплантация кардиовертера-дефибриллятора: Это устройство, которое автоматически распознает угрожающие жизни нарушения ритма и восстанавливает нормальный сердечный ритм с помощью электрического импульса.
Хирургическое лечение: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или установку стента для расширения суженных артерий.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как физиотерапия или реабилитационные программы.
Важно отметить, что лечение угрожаемых жизни нарушений ритма должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение угрожаемых жизни нарушений ритма может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Лечение угрожаемых жизни нарушений ритма может включать использование различных лекарственных препаратов, которые могут помочь контролировать симптомы и предотвратить осложнения.
Антиаритмические препараты: Эти препараты могут помочь восстановить нормальный сердечный ритм и предотвратить развитие угрожающих жизни нарушений ритма.
Антикоагулянты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития тромбоэмболических осложнений.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение угрожаемых жизни нарушений ритма должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Фибрилляция желудочков — это состояние, при котором происходит хаотическое и неэффективное сокращение желудочков сердца, что приводит к остановке кровообращения и потере сознания. Симптомы фибрилляции желудочков могут включать:
Остановка сердца: Некоторые люди с фибрилляцией желудочков могут испытывать остановку сердца, что может привести к потере сознания и остановке дыхания.
Сильное сердцебиение: Некоторые люди с фибрилляцией желудочков могут испытывать сильное сердцебиение, которое может быть очень быстрым или очень медленным.
Одышка: Некоторые люди с фибрилляцией желудочков могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с фибрилляцией желудочков могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с фибрилляцией желудочков могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с фибрилляцией желудочков могут испытывать головокружение или обмороки.
Другие симптомы: Некоторые люди с фибрилляцией желудочков могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что фибрилляция желудочков может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Кардиоверсия: Это процедура, при которой используется электрический импульс для восстановления нормального сердечного ритма.
Имплантация кардиовертера-дефибриллятора: Это устройство, которое автоматически распознает фибрилляцию желудочков и восстанавливает нормальный сердечный ритм с помощью электрического импульса.
Хирургическое лечение: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или установку стента для расширения суженных артерий.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как физиотерапия или реабилитационные программы.
Важно отметить, что лечение фибрилляции желудочков должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение фибрилляции желудочков может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антиаритмические препараты: Эти препараты могут помочь восстановить нормальный сердечный ритм и предотвратить развитие фибрилляции желудочков.
Антикоагулянты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития тромбоэмболических осложнений.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение фибрилляции желудочков должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Фибрилляция предсердий — это состояние, при котором происходит хаотическое и неэффективное сокращение предсердий сердца, что может привести к нарушению кровообращения и развитию угрожающих жизни нарушений ритма. Симптомы фибрилляции предсердий могут включать:
Учащенное сердцебиение: Некоторые люди с фибрилляцией предсердий могут испытывать учащенное сердцебиение, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с фибрилляцией предсердий могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с фибрилляцией предсердий могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с фибрилляцией предсердий могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с фибрилляцией предсердий могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с фибрилляцией предсердий могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с фибрилляцией предсердий могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что фибрилляция предсердий может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с фибрилляцией предсердий изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов фибрилляции предсердий. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой фибрилляции предсердий, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение фибрилляции предсердий должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение фибрилляции предсердий может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение фибрилляции предсердий должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Флеботромбоз — это состояние, при котором происходит образование тромба в глубоких венах нижних конечностей.
Симптомы флеботромбоза могут включать:
Боль и чувствительность в пораженной области: Некоторые люди с флеботромбозом могут испытывать боль и чувствительность в пораженной области, особенно при прикосновении или движении.
Отек: Некоторые люди с флеботромбозом могут испытывать отек в пораженной области.
Покраснение кожи: Некоторые люди с флеботромбозом могут заметить покраснение кожи в пораженной области.
Повышение температуры: Некоторые люди с флеботромбозом могут заметить повышение температуры в пораженной области.
Уплотнение вены: Некоторые люди с флеботромбозом могут заметить уплотнение вены в пораженной области.
Другие симптомы: Некоторые люди с флеботромбозом могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что флеботромбоз может быть бессимптомным и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с флеботромбозом изменить свой образ жизни, чтобы уменьшить риск развития тромбоза. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов флеботромбоза и предотвращения тромбоза. Это могут быть антикоагулянты, такие как гепарин или варфарин.
Хирургическое лечение: В некоторых случаях, особенно при наличии тромба, врачи могут рекомендовать хирургическое лечение. Это может включать в себя удаление тромба или установку кава-фильтра для предотвращения его перемещения.
Другие методы лечения: Врачи могут рекомендовать другие методы лечения, такие как компрессионные чулки или физиотерапия.
Важно отметить, что лечение флеботромбоза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья. Раннее выявление и лечение флеботромбоза может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента..
Антикоагулянты: Эти препараты могут помочь предотвратить образование тромбов и снизить риск развития тромбоза. Это могут быть гепарин, варфарин или другие антикоагулянты.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение флеботромбоза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния здоровья.
Хордальная миокарда — это состояние, при котором происходит нарушение сердечного ритма, вызванное аномальной структурой хорд в сердце. Симптомы хордальной миокарды могут включать:
Учащенное сердцебиение: Некоторые люди с хордальной миокардой могут испытывать учащенное сердцебиение, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с хордальной миокардой могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с хордальной миокардой могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с хордальной миокардой могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с хордальной миокардой могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с хордальной миокардой могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с хордальной миокардой могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что хордальная миокарда может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с хордальной миокардой изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов хордальной миокарды. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелой хордальной миокарде, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение хордальной миокарды должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение хордальной миокарды может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение хордальной миокарды должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Хордальные сердечные заболевания — это группа заболеваний, при которых происходит нарушение сердечного ритма, вызванное аномальной структурой хорд в сердце. Симптомы хордальных сердечных заболеваний могут включать:
Учащенное сердцебиение: Некоторые люди с хордальными сердечными заболеваниями могут испытывать учащенное сердцебиение, особенно при физической нагрузке или стрессе.
Одышка: Некоторые люди с хордальными сердечными заболеваниями могут испытывать одышку, особенно при физической нагрузке или стрессе.
Усталость: Некоторые люди с хордальными сердечными заболеваниями могут испытывать усталость или слабость.
Сердцебиение: Некоторые люди с хордальными сердечными заболеваниями могут испытывать сердцебиение или трепетание в груди.
Головокружение: Некоторые люди с хордальными сердечными заболеваниями могут испытывать головокружение или обмороки.
Учащенное сердцебиение: Некоторые люди с хордальными сердечными заболеваниями могут испытывать учащенное сердцебиение.
Другие симптомы: Некоторые люди с хордальными сердечными заболеваниями могут испытывать другие симптомы, такие как тошнота, рвота, боли в животе или боли в спине.
Важно отметить, что хордальные сердечные заболевания могут быть бессимптомными и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Изменение образа жизни: Врачи могут рекомендовать пациентам с хордальными сердечными заболеваниями изменить свой образ жизни, чтобы уменьшить нагрузку на сердце. Это может включать регулярные физические упражнения, здоровое питание, отказ от курения и умеренное употребление алкоголя.
Лекарства: Врачи могут назначить лекарства для контроля симптомов хордальных сердечных заболеваний. Это могут быть бета-блокаторы, блокаторы кальциевых каналов или диуретики.
Хирургическое лечение: В некоторых случаях, особенно при тяжелых хордальных сердечных заболеваниях, врачи могут рекомендовать хирургическое лечение. Это может включать в себя абляцию или имплантацию кардиовертера-дефибриллятора.
Кардиостимуляторы: В некоторых случаях, особенно при наличии аритмий, врачи могут рекомендовать установку кардиостимулятора для контроля сердечного ритма.
Важно отметить, что лечение хордальных сердечных заболеваний должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение хордальных сердечных заболеваний может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Лечение хордальных сердечных заболеваний может включать использование различных лекарственных препаратов, которые могут помочь контролировать симптомы и предотвратить осложнения.
Бета-блокаторы: Эти препараты могут помочь снизить частоту сердечных сокращений и уменьшить нагрузку на сердце.
Блокаторы кальциевых каналов: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Диуретики: Эти препараты могут помочь снизить артериальное давление и уменьшить нагрузку на сердце.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение хордальных сердечных заболеваний должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Церебральная аневризма — это состояние, при котором происходит расширение или выпячивание стенки артерии в головном мозге. Симптомы церебральной аневризмы могут включать:
Головная боль: Некоторые люди с церебральной аневризмой могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Ощущение давления в глазах: Некоторые люди с церебральной аневризмой могут испытывать ощущение давления в глазах.
Нарушение зрения: Некоторые люди с церебральной аневризмой могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Онемение или слабость в лице или конечностях: Некоторые люди с церебральной аневризмой могут испытывать онемение или слабость в лице или конечностях.
Нарушение речи: Некоторые люди с церебральной аневризмой могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной аневризмой могут испытывать судороги.
Потеря сознания: Некоторые люди с церебральной аневризмой могут потерять сознание.
Важно отметить, что церебральная аневризма может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Хирургическое лечение: Врачи могут рекомендовать хирургическое лечение для удаления аневризмы. Это может включать в себя клипирование или эндоваскулярную эмболизацию.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля симптомов и предотвращения разрыва аневризмы.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможный разрыв аневризмы.
Важно отметить, что лечение церебральной аневризмы должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной аневризмы может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Анальгетики: Врачи могут назначить анальгетики для облегчения головной боли.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной аневризмы должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная гипертензия — это состояние, при котором происходит повышение внутричерепного давления, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга.
Симптомы церебральной гипертензии могут включать:
Тошнота и рвота: Некоторые люди с церебральной гипертензией могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной гипертензией могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной гипертензией могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной гипертензией могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной гипертензией могут испытывать судороги.
Важно отметить, что церебральная гипертензия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для снижения внутричерепного давления.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин повышения внутричерепного давления, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной гипертензии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной гипертензии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Лечение церебральной гипертензии может включать использование различных лекарственных препаратов, которые могут помочь контролировать симптомы и предотвратить осложнения.
Диуретики: Врачи могут назначить диуретики для снижения внутричерепного давления.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной гипертензии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная ишемия — это состояние, при котором происходит недостаточное кровоснабжение головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебральной ишемии могут включать:
Головная боль: Некоторые люди с церебральной ишемией могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральной ишемией могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной ишемией могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной ишемией могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной ишемией могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной ишемией могут испытывать судороги.
Важно отметить, что церебральная ишемия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной ишемии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной ишемии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной ишемии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная каротидно-кавернозная соустье (ЦККС) — это состояние, при котором происходит патологическое соединение между внутренней сонной артерией и венозными синусами головного мозга. Симптомы ЦККС могут включать:
Нарушение зрения: Некоторые люди с ЦККС могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с ЦККС могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с ЦККС могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с ЦККС могут испытывать судороги.
Важно отметить, что ЦККС может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Хирургическое лечение: Врачи могут рекомендовать хирургическое лечение для закрытия патологического соединения между внутренней сонной артерией и венозными синусами головного мозга.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля симптомов и предотвращения осложнений.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение ЦККС должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение ЦККС может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение ЦККС должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная недостаточность кровообращения — это состояние, при котором происходит недостаточное кровоснабжение головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебральной недостаточности кровообращения могут включать:
Головная боль: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной недостаточностью кровообращения могут испытывать судороги.
Важно отметить, что церебральная недостаточность кровообращения может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной недостаточности кровообращения должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной недостаточности кровообращения может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной недостаточности кровообращения должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная окклюзия — это состояние, при котором происходит закупорка сосудов головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебральной окклюзии могут включать:
Головная боль: Некоторые люди с церебральной окклюзией могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральной окклюзией могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной окклюзией могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной окклюзией могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной окклюзией могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной окклюзией могут испытывать судороги.
Важно отметить, что церебральная окклюзия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной окклюзии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной окклюзии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной окклюзии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная патология — это общее название для различных заболеваний и состояний, которые могут повлиять на головной мозг. Симптомы церебральной патологии могут варьироваться в зависимости от конкретного заболевания или состояния. Некоторые общие симптомы церебральной патологии могут включать:
Головная боль: Головная боль может быть постоянной или возникать периодически. Она может быть пульсирующей, тупой или острой.
Нарушение сознания: Пациент может испытывать сонливость, потерю сознания или другие изменения в сознании.
Нарушение речи: Пациент может испытывать затруднения в произношении слов или невнятную речь.
Нарушение зрения: Пациент может испытывать двоение в глазах, потерю зрения или другие изменения в зрении.
Нарушение движения: Пациент может испытывать слабость, онемение или другие изменения в движении.
Судороги: Пациент может испытывать судороги или другие непроизвольные движения.
Нарушение памяти: Пациент может испытывать проблемы с памятью, забывчивость или другие изменения в памяти.
Важно отметить, что симптомы церебральной патологии могут быть различными и зависят от конкретного заболевания или состояния. Если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля симптомов и лечения конкретного заболевания или состояния.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Физиотерапия: В некоторых случаях, особенно при нарушении движения, врачи могут рекомендовать физиотерапию для улучшения функций и подвижности.
Реабилитация: В некоторых случаях, особенно после инсульта или других серьезных состояний, врачи могут рекомендовать реабилитацию для восстановления функций и улучшения качества жизни.
Важно отметить, что лечение церебральной патологии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной патологии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от конкретного заболевания или состояния, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной патологии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральный тромбоз — это состояние, при котором происходит закупорка сосудов головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебрального тромбоза могут включать:
Головная боль: Некоторые люди с церебральным тромбозом могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральным тромбозом могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральным тромбозом могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральным тромбозом могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральным тромбозом могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральным тромбозом могут испытывать судороги.
Важно отметить, что церебральный тромбоз может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебрального тромбоза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебрального тромбоза может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебрального тромбоза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная фибрилляция — это состояние, при котором происходит неконтролируемое сокращение мышц в головном мозге, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебральной фибрилляции могут включать:
Головная боль: Некоторые люди с церебральной фибрилляцией могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральной фибрилляцией могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной фибрилляцией могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной фибрилляцией могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной фибрилляцией могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной фибрилляцией могут испытывать судороги.
Важно отметить, что церебральная фибрилляция может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля симптомов и предотвращения осложнений.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной фибрилляции должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной фибрилляции может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной фибрилляции должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральная эмболия — это состояние, при котором происходит закупорка сосудов головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебральной эмболии могут включать:
Головная боль: Некоторые люди с церебральной эмболией могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральной эмболией могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральной эмболией могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральной эмболией могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральной эмболией могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральной эмболией могут испытывать судороги.
Важно отметить, что церебральная эмболия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебральной эмболии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебральной эмболии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебральной эмболии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Миозит — это воспаление мышц, которое может быть вызвано различными причинами, такими как травмы, инфекции, аутоиммунные заболевания и другие. Симптомы миозита могут включать:
Боль: это наиболее распространенный симптом миозита. Боль может быть острой и сильной, особенно при движении или прикосновении к поврежденной области.
Ограничение движения: миозит может вызвать ограничение движения в мышцах, особенно при попытке двигаться или использовать поврежденную конечность.
Отек и покраснение: в области мышцы может появиться отек и покраснение, что может быть связано с воспалением и кровоизлиянием.
Усталость и слабость: миозит может вызвать усталость и слабость, что может затруднить выполнение повседневных задач.
Изменения кожи: у некоторых пациентов с миозитом могут наблюдаться изменения кожи, такие как покраснение, зуд или шелушение.
Важно отметить, что симптомы миозита могут варьироваться от человека к человеку, и у некоторых пациентов могут быть только некоторые из этих симптомов. Если у вас есть подозрение на миозит, важно обратиться к врачу для диагностики и лечения.
Нестероидные противовоспалительные препараты (НПВП): эти препараты могут помочь уменьшить воспаление и боль в мышцах.
Кортикостероиды: эти препараты могут быть использованы для уменьшения воспаления и боли в мышцах.
Физиотерапия: физические упражнения и физиотерапевтические процедуры могут помочь улучшить подвижность мышц и уменьшить боль.
Лечение сопутствующих заболеваний: если миозит сопровождается другими заболеваниями, такими как диабет или ожирение, может потребоваться лечение этих заболеваний.
Хирургическое вмешательство: в некоторых случаях может потребоваться хирургическое вмешательство для удаления поврежденных мышц или тканей.
Важно отметить, что лечение миозита должно быть индивидуальным и основываться на симптомах и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Нестероидные противовоспалительные препараты (НПВП): эти препараты могут помочь уменьшить воспаление и боль в мышцах. Примеры НПВП включают ибупрофен, напроксен и диклофенак.
Кортикостероиды: эти препараты могут быть использованы для уменьшения воспаления и боли в мышцах. Примеры кортикостероидов включают преднизолон и метилпреднизолон.
Биологические препараты: эти препараты могут быть использованы для уменьшения воспаления и боли в мышцах. Примеры биологических препаратов включают инфликсимаб, этанерцепт и адалимумаб.
Ингибиторы фактора некроза опухоли (ФНО): эти препараты могут быть использованы для уменьшения воспаления и боли в мышцах. Примеры ингибиторов ФНО включают адалимумаб, этанерцепт и инфликсимаб.
Важно отметить, что выбор препарата для лечения миозита должен основываться на симптомах и состоянии каждого пациента. Поэтому важно обратиться к врачу для диагностики и назначения оптимального лечения.
Церебральный васкулит — это состояние, при котором происходит воспаление сосудов головного мозга, что может привести к серьезным осложнениям, таким как инсульт или повреждение головного мозга. Симптомы церебрального васкулита могут включать:
Головная боль: Некоторые люди с церебральным васкулитом могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральным васкулитом могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральным васкулитом могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральным васкулитом могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральным васкулитом могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральным васкулитом могут испытывать судороги.
Важно отметить, что церебральный васкулит может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля симптомов и предотвращения осложнений.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебрального васкулита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебрального васкулита может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебрального васкулита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральный инсульт — это состояние, при котором происходит нарушение кровоснабжения головного мозга, что может привести к серьезным осложнениям, таким как повреждение головного мозга или смерть. Симптомы церебрального инсульта могут включать:
Головная боль: Некоторые люди с церебральным инсультом могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральным инсультом могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральным инсультом могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральным инсультом могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральным инсультом могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральным инсультом могут испытывать судороги.
Важно отметить, что церебральный инсульт может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебрального инсульта должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебрального инсульта может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебрального инсульта должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральный инфаркт — это состояние, при котором происходит нарушение кровоснабжения головного мозга, что может привести к серьезным осложнениям, таким как повреждение головного мозга или смерть. Симптомы церебрального инфаркта могут включать:
Головная боль: Некоторые люди с церебральным инфарктом могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральным инфарктом могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральным инфарктом могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральным инфарктом могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральным инфарктом могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральным инфарктом могут испытывать судороги.
Важно отметить, что церебральный инфаркт может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебрального инфаркта должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебрального инфаркта может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебрального инфаркта должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Церебральный сосудистый криз — это состояние, при котором происходит нарушение кровоснабжения головного мозга, что может привести к серьезным осложнениям, таким как повреждение головного мозга или смерть. Симптомы церебрального сосудистого криза могут включать
Головная боль: Некоторые люди с церебральным сосудистым кризом могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с церебральным сосудистым кризом могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с церебральным сосудистым кризом могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с церебральным сосудистым кризом могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с церебральным сосудистым кризом могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с церебральным сосудистым кризом могут испытывать судороги.
Важно отметить, что церебральный сосудистый криз может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение церебрального сосудистого криза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение церебрального сосудистого криза может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение церебрального сосудистого криза должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Шейная мигрень — это состояние, при котором происходит нарушение кровоснабжения головного мозга, что может привести к серьезным осложнениям, таким как повреждение головного мозга или смерть. Симптомы шейной мигрени могут включать:
Головная боль: Некоторые люди с шейной мигренью могут испытывать сильную головную боль, которая может быть пульсирующей или постоянной.
Тошнота и рвота: Некоторые люди с шейной мигренью могут испытывать тошноту и рвоту.
Нарушение зрения: Некоторые люди с шейной мигренью могут испытывать нарушение зрения, такое как двоение в глазах или потеря зрения.
Нарушение сознания: Некоторые люди с шейной мигренью могут испытывать нарушение сознания, такое как сонливость или потеря сознания.
Нарушение речи: Некоторые люди с шейной мигренью могут испытывать нарушение речи, такое как невнятная речь или затруднение в произношении слов.
Судороги: Некоторые люди с шейной мигренью могут испытывать судороги.
Важно отметить, что шейная мигрень может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для улучшения кровоснабжения головного мозга.
Хирургическое лечение: В некоторых случаях, особенно при наличии атеросклеротических бляшек или других причин нарушения кровоснабжения головного мозга, врачи могут рекомендовать хирургическое лечение.
Мониторинг: Врачи могут рекомендовать регулярный мониторинг состояния пациента, чтобы своевременно выявить возможные осложнения.
Важно отметить, что лечение шейной мигрени должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга. Раннее выявление и лечение шейной мигрени может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Антикоагулянты: Врачи могут назначить антикоагулянты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Антиагреганты: Врачи могут назначить антиагреганты для предотвращения образования тромбов и улучшения кровоснабжения головного мозга.
Противосудорожные препараты: Врачи могут назначить противосудорожные препараты для предотвращения судорог.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение шейной мигрени должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния головного мозга.
Экссудативный перикардит — это состояние, при котором происходит накопление жидкости в перикарде, что может привести к серьезным осложнениям, таким как сердечная недостаточность или тампонада сердца. Симптомы экссудативного перикардита могут включать:
Боль в груди: Некоторые люди с экссудативным перикардитом могут испытывать боль в груди, которая может быть острой или тупой.
Одышка: Некоторые люди с экссудативным перикардитом могут испытывать одышку, особенно при физической нагрузке.
Учащенное сердцебиение: Некоторые люди с экссудативным перикардитом могут испытывать учащенное сердцебиение.
Кашель: Некоторые люди с экссудативным перикардитом могут испытывать кашель.
Нарушение сердечного ритма: Некоторые люди с экссудативным перикардитом могут испытывать нарушение сердечного ритма.
Увеличение объема живота: Некоторые люди с экссудативным перикардитом могут испытывать увеличение объема живота.
Важно отметить, что экссудативный перикардит может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для уменьшения воспаления и боли.
Дренаж перикарда: В некоторых случаях, особенно при наличии большого количества жидкости в перикарде, врачи могут рекомендовать дренаж перикарда.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин накопления жидкости в перикарде, врачи могут рекомендовать хирургическое лечение.
Важно отметить, что лечение экссудативного перикардита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение экссудативного перикардита может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Нестероидные противовоспалительные препараты (НПВП): Врачи могут назначить НПВП для уменьшения воспаления и боли.
Кортикостероиды: Врачи могут назначить кортикостероиды для уменьшения воспаления и боли.
Антибиотики: Врачи могут назначить антибиотики для лечения инфекционного перикардита.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение экссудативного перикардита должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.
Экстрасистолия — это состояние, при котором происходит преждевременное сокращение сердца, что может привести к серьезным осложнениям, таким как сердечная недостаточность или аритмии. Симптомы экстрасистолии могут включать:
Ощущение толчка или удара в груди: Некоторые люди с экстрасистолией могут испытывать ощущение толчка или удара в груди.
Ощущение замирания сердца: Некоторые люди с экстрасистолией могут испытывать ощущение замирания сердца.
Ощущение головокружения или слабости: Некоторые люди с экстрасистолией могут испытывать ощущение головокружения или слабости.
Учащенное сердцебиение: Некоторые люди с экстрасистолией могут испытывать учащенное сердцебиение.
Одышка: Некоторые люди с экстрасистолией могут испытывать одышку.
Важно отметить, что экстрасистолия может быть бессимптомной и не вызывать никаких проблем. Однако, если у вас есть какие-либо из этих симптомов, важно обратиться к врачу для диагностики и лечения.
Медикаментозное лечение: Врачи могут назначить лекарства для контроля сердечного ритма и предотвращения осложнений.
Кардиоверсия: В некоторых случаях, особенно при наличии опасных аритмий, врачи могут рекомендовать кардиоверсию для восстановления нормального сердечного ритма.
Хирургическое лечение: В некоторых случаях, особенно при наличии опухолей или других причин нарушения сердечного ритма, врачи могут рекомендовать хирургическое лечение.
Важно отметить, что лечение экстрасистолии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца. Раннее выявление и лечение экстрасистолии может помочь предотвратить серьезные осложнения и обеспечить безопасность пациента.
Бета-блокаторы: Врачи могут назначить бета-блокаторы для контроля сердечного ритма и предотвращения осложнений.
Антиаритмические препараты: Врачи могут назначить антиаритмические препараты для контроля сердечного ритма и предотвращения осложнений.
Другие препараты: В зависимости от сопутствующих заболеваний, врачи могут назначить другие препараты для их лечения.
Важно отметить, что выбор лекарственных препаратов и их дозировка должны быть определены врачом на основе индивидуальных потребностей и состояния пациента. Лечение экстрасистолии должно проводиться под наблюдением врачей и может включать регулярные медицинские осмотры и мониторинг состояния сердца.